查看更多
密码过期或已经不安全,请修改密码
修改密码
壹生身份认证协议书
同意
拒绝

同意
拒绝

同意
不同意并跳过





建立气管插管人工气道的目的是及时清除气道分泌物,改善患者通气功能,保证机体供氧。气道湿化是气道管理的重点,有效的气道湿化可以提高患者的舒适感,减少痰痂形成,降低气管导管堵管事件及呼吸机相关性肺炎的发生率。
正常情况下,呼吸道的黏液-纤毛系统具有正常的分泌、运动生理功能,以保证气道的廓清和防御功能。呼吸道必须保持一定的温度和湿度,才能保持纤毛的正常运动和适当的黏液分泌。
温湿化(即热量和水分的交换)是上呼吸道的主要功能,其中鼻为主要部位。鼻在吸气时对气体进行加温加湿,并冷却呼出气体,从中回收水蒸气。鼻黏膜通过黏液腺、杯状细胞分泌黏液、呼出水蒸气的凝结保持内部湿润。而其丰富的血管结构可主动调节鼻腔内的温度变化,并促进有效的热量传递。此外,鼻窦、气管和支气管内黏膜均有助于对吸入气体进行温湿度调节。
当吸入气体进入肺时,它将达到等温饱和界面(ISB)的条件,即温度可达到37℃,相对湿度为100%(图1)。该位置通常在隆突下5 cm,并可随着气体温度、湿度以及潮气量的变化而发生位置改变。ISB向肺更下沿移动受很多因素影响,如经口呼吸、吸入冷且干燥的气体、建立人工气道绕过上呼吸道、分钟通气量过高等。当患者的ISB下移时,呼吸道会额外补充温湿化以满足肺对气体温度和湿度的要求,而此时可导致气道上皮受损、黏液-纤毛系统功能障碍、大量隐形失水等负面影响。因此,医疗环境下的温湿化治疗尤为重要。
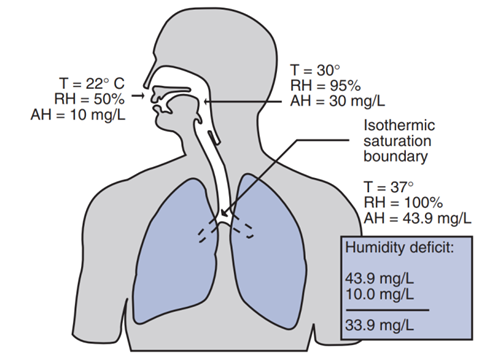
图1. 当人体呼吸空气时,上气道可将气体加温至30℃,同时增加20 mg/L的水蒸气,下气道加温至37℃,增加13.9 mg/L的水蒸气。呼气时,上气道可保留住呼出气体中一定的热量和水分,减少丢失。如所有的水分均被呼出,这将意味着湿度下降33.9 mg/L。AH:绝对湿度;RH:相对湿度;T:温度。
气道温湿化的目标
当危重症患者需要有创机械通气时,人工气道的建立使吸入气体绕过上气道的过滤加温及湿化,长时间吸入未充分温湿化的气体可导致气道水分的大量丢失,损伤黏液清除系统,造成气道分泌物黏稠、纤毛运动能力下降等,从而加重气道廓清障碍及炎症反应,增加细菌定植危险。大量分泌物聚集还会造成通气/血流比例失调,堵塞气道造成肺不张,引起或加重缺氧和感染。因此,充分温湿化是保障气道廓清的前提和基础。
针对建立人工气道的患者,不论采用何种湿化方式,都要求近端气道内的气体温度达到37℃,相对湿度达到100%,以维持气道黏膜完整、纤毛正常运动及气道分泌物的排出,降低呼吸道感染的发生。有创机械通气使用主动湿化时,湿化水平在33~44 mg/L,Y型口处气体温度在34~41℃,相对湿度为100%。值得注意的是,国际标准化组织建议吸入气体温度持续超过41℃可能导致潜在的热损伤,临床中应严格把控温湿化的目标范围,避免相关气道并发症的发生。
常用湿化装置和湿化方法
当患者吸入医源性气体时,需通过额外的装置进行气体温度和湿度的补充,通过充分温湿化以保持气道黏液-纤毛系统的正常生理功能和防御功能,避免相关并发症的发生。临床中常用的湿化装置主要有两种:主动加热湿化器(HH)和热湿交换器(HME,即人工鼻)(图2)。

图2. 非伺服型湿化器(左一)、伺服型湿化器(中)、人工鼻(右一)
湿化效果评估
气道温湿化效果有多种评估方式,但需结合患者情况进行综合考量(图4)。临床常通过监测温度和湿度的数值来反馈装置性能,较易实施。此外,还可通过观察呼吸机管路、湿化器及无创通气面罩上的水雾进行判断,一般认为可看到湿气及适宜水珠的效果较为合适。若效果不佳,考虑提高非伺服型湿化器档位或调节伺服型湿化器的湿化补偿功能。痰液黏稠程度是较为简单有效的判断方法,一般将痰液黏稠度划分为3度:1度:痰液如米汤或泡沫样,吸痰管内壁上无痰液滞留;2度:痰的外观较黏稠,吸痰后有少量痰液在内壁滞留,但容易被水冲净;3度:痰的外观明显黏稠,吸痰管内壁上常滞留大量痰液且不易被水冲净。但患者痰液引流情况受感染、咳嗽能力、通气等多种因素影响,因此需要综合判断湿化效果并进行调整。

图4. 湿化效果
问题与展望
目前,临床实践中仍存在诸多温湿化不当的情况,如用雾化代替温湿化、气道内滴注盐水以促进痰液引流等错误方式。这些方式脱离了“温化是湿化前提”的理论基础,增加了上气道细菌移位及院内感染的风险,且针对危重症患者的综合治疗,容易忽略气道温湿化的重要性和必要性。危重症患者应用有创机械通气时,应选择合理的湿化方式并规范使用,密切监测、评估效果。提高气体温湿化质量,为后续的气道廓清保驾护航。
来源 重症肺言 作者袁雪 孙兵
查看更多