





查看更多
密码过期或已经不安全,请修改密码
修改密码
 添加医院
添加医院



壹生身份认证协议书
同意
拒绝

同意
拒绝

同意
不同意并跳过





↑↑↑
点我一键到达清单列表
患者女性,44岁,因“恶心呕吐2天,加重伴胸闷15小时”入院。
2天前劳累后出现恶心呕吐,呕吐物为胃内容物,呕吐时伴有大汗,感乏力,食欲减退,自服头孢与阿莫西林后,症状缓解不明显,但未就诊。其间反复出现恶心呕吐情况,入院前15小时,感症状明显加重,同时伴有心前区及胸下段憋闷感,至当地医院就诊心电图提示“II、Ⅲ、aVF导联ST段抬高”,考虑存在急性冠脉综合征,立即转至我院就诊,急诊查“肌钙蛋白41.99ng/mL”,心电图同前,急诊拟“急性冠脉综合征”心内科收住入院。
患者发病以来纳差,睡眠一般,大便、小便无殊,体重变化不详。
适龄结婚,育有2子,父母健在,无兄弟姐妹。既往体健,无特殊疾病史,预防接种随当地。当地务农在家。
T37.3℃,HR74次/分,R20次/分,BP98/63mmHg,神志清,急性面容,精神软,双侧瞳孔等大等圆,光反射灵敏,双肺听诊少许湿啰音,心律齐,未及明显瓣膜区杂音,四肢活动可,肌力正常。
实验室检查 白细胞计数(WBC) 12.75×109/L,超敏C反应蛋白(SCRP) 115.52mg/L,降钙素原(PCT)<0.10ng/ml,脑钠肽(BNP) 229.88pg/ml,丙氨酸氨基转移酶(ALT)63U/L, 肌钙蛋白 41.99ng/ml 。
心电图 当地医院就诊心电图示II、Ⅲ、aVF导联ST段抬高(图1);我院就诊时心电图示II、Ⅲ、aVF导联ST段抬高(图2)。
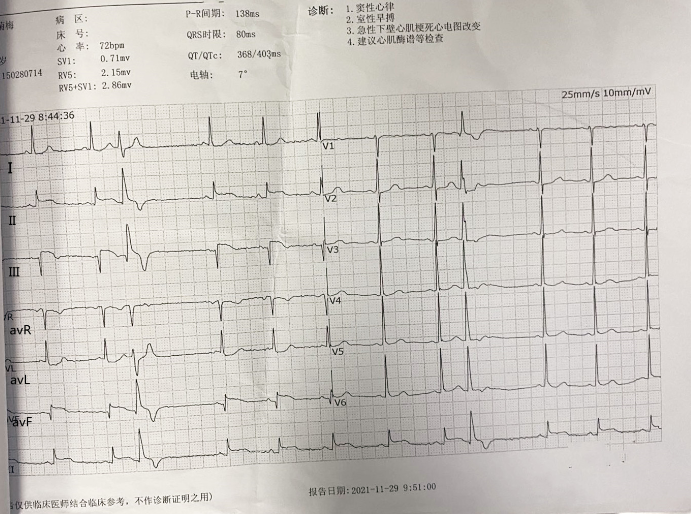
图1 当地医院就诊心电图
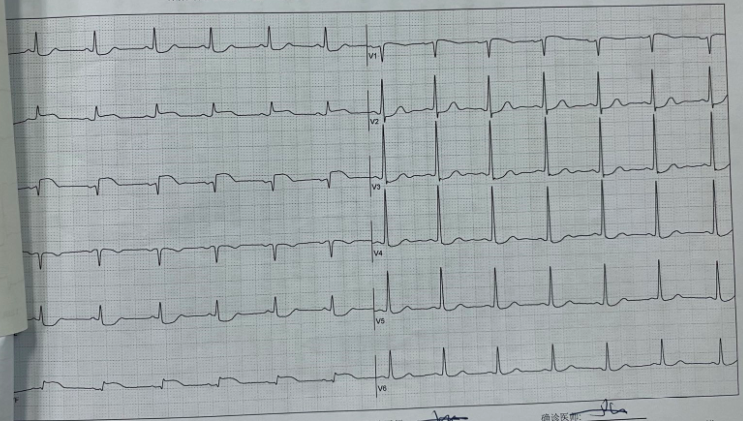
图2 我院就诊时心电图
心脏超声 左心扩大;室间隔、左室壁运动明显减低;左室收缩功能减低。
CT 颅脑CT平扫未见明显异常。双肺感染性病变,双侧胸腔积液。
入院诊断:1、急性冠脉综合征?2、肝功能损伤。
心内科治疗方案:1、内科护理常规,予进一步行心超、心肌酶学、肌钙蛋白等检查,查看心功能情况;2、急诊行冠脉造影检查,查看是否存在急性冠脉综合征情况;3、其他予抑酸护胃、祛痰化痰及营养支持等治疗。
入院后立即急诊行冠脉造影检查:冠脉未见明显狭窄。冠脉造影结果为阴性,立即予患者行肺动脉CTA及胸主动脉CTA检查,均未见明显异常。
住院第二天病情进行性加重,出现明显胸闷气促,伴有氧饱和度下降,鼻导管吸氧情况下,SPO2 70%左右,紧急转入ICU治疗。转入后患者突发意识不清,伴有肢体抽搐,双眼上翻,心电监护提示室颤,立即予电除颤及胸外按压、气管插管维持循环等抢救治疗。但很快患者再次反复出现无脉性室速发作,循环波动大。药物及电复律治疗效果欠佳,经家属同意后紧急行ECMO治疗。同时予艾司洛尔及胺碘酮联合静脉维持控制心律,经过ECMO治疗,患者循环改善,未再出现恶性心律失常情况。
入科治疗方案:1、重症监护,特级护理,告病危;2、患者既往体健,结果病史短,病情进展迅速,入院心电图提示ST段改变及肌钙蛋白升高,冠脉CTA阴性,且排除肺栓塞及主动脉夹层,入科后频发电风暴情况,考虑暴发性心肌炎,予经验性加用达菲行抗病毒治疗,同时患者CT提示肺部感染存在,炎症指标偏高,予哌拉西林他唑巴坦经验性抗感染治疗;由于患者少尿,予使用CRRT进行更好的容量管理;其他予抑酸护胃护肝等治疗。
经过ECMO治疗,逐渐停用血管活性药物,心功能改善,通过艾司洛尔联合胺碘酮控制心律,未再发心律失常情况,且在治疗第5天,患者经过呼吸功能锻炼,顺利拔除气管插管脱离呼吸机,进行清醒ECMO治疗,治疗过程顺利,于第7天,评估整体病情后顺利ECMO下机,并在监护室治疗期间对患者进行了早期康复治疗。ECMO下机后第3天,患者整体循环改善,无大波动,顺利转普通病房治疗。
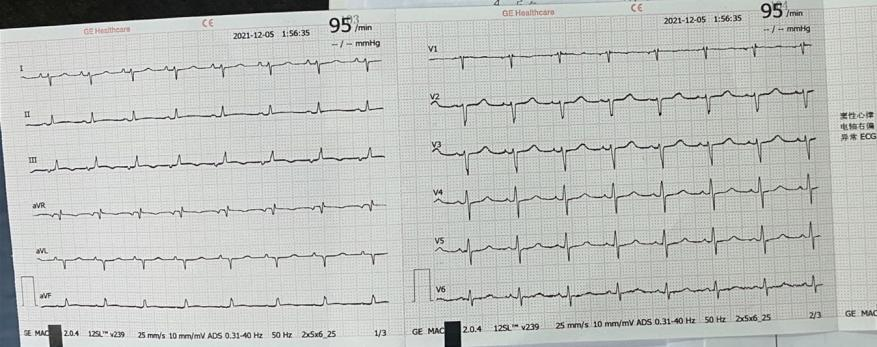
图3 治疗后期的心电图
回归正题:患者病因是什么?
患者入科后完善各项病原学检查,未见阳性报告,但是结合患者发病情况,临床表现及综合情况,考虑暴发性心肌炎为主,虽未见明确病原学结果,但不排除与早期使用抗病毒药物有关。
心肌炎是指由各种原因引起的心肌炎性损伤所导致的心脏功能受损,包括收缩、舒张功能减低和心律失常。病因包括感染、自身免疫疾病和毒素/药物毒性3类,其中感染是最主要的致病原因,病原体以病毒最为常见,包括肠道病毒(尤其是柯萨奇B病毒)、腺病毒、巨细胞病毒、EB病毒和流感病毒等。临床上可分为急性期、亚急性期和慢性期,急性期一般持续3~5d,主要以病毒侵袭、复制对心肌造成损害为主,亚急性期以免疫反应为主要病理生理改变,少数患者进入慢性期,表现为慢性持续性及突发加重的炎症活动,心肌收缩力减弱、心肌纤维化、心脏扩大。
临床表现差异很大,从轻度的胸痛、心悸、短暂心电图改变到威胁生命的心源性休克、恶性心律失常等。
症状(1)病毒感染前驱症状:发热、乏力、鼻塞、流涕、咽痛、咳嗽、腹泻等为首发症状,表现个体差异很大。这些症状可持续3~5d或更长,容易被患者忽视;(2)心肌受损表现:病毒感染前驱症状后,可出现气短、呼吸困难、胸闷或胸痛、心悸、头昏、极度乏力、食欲明显下降等症状,多为患者就诊主要原因;(3)血流动力学障碍:可迅速发生急性心衰或心源性休克情况;(4)其他组织器官受累:肝功能异常、肾功能损伤、凝血功能异常等。
体征 可出现发热,最高T39℃以上;低血压;心动过速或心动过缓;恶性心律失常等情况。
辅助检查 (1)实验室检查:肌钙蛋白、肌酸激酶及其同工酶、乳酸脱氢酶等升高,以肌钙蛋白最为敏感和特异,BNP出现升高,提示心功能严重受损;(2)心电图:对本病诊断敏感度较高,特异度低,需要多次重复检查,比较变化。ST-T改变常见,代表心肌复极异常,部分患者可出现类似急性心肌梗死图形,呈现导联选择性ST段弓背向上抬高;(3)超声心动图:可出现弥漫性室壁运动减低,心脏收缩功能异常,心腔大小多正常,少数出现稍增大;室间隔或心室壁可稍增厚,系心肌炎性水肿所致;可出现心室壁节段性运动异常,系心肌炎症受累不均所致;(4)病原学检查:病毒性心肌炎常有呼吸道或肠道病毒感染所致,常见的为柯萨奇B组RNA病毒,其IgM抗体监测有助于早期诊断。
电风暴是在短时间内发生的一组室性心律失常,通常定义为24小时内室性心动过速(或室颤)发作≥3次的心脏电不稳定状态,对于置入ICD的患者,24小时内发生≥3次抗心动过速或放电治疗也称为电风暴。电风暴与较差的短期和长期预后相关,需紧急干预。
电风暴的治疗包括药物治疗、置入ICD、导管消融以及自主神经系统调节等。其中,药物和消融治疗是管理的基石,其他新兴疗法,包括去交感神经和立体定向放射疗法是替代选择。
病因 心室电交感风暴可以发生在各种情况下,主要发生于器质性心脏病、非器质性心脏病及遗传性心律失常时。
(1)器质性心脏病:绝大多数电风暴见于器质性心脏病患者,包括①急性冠状动脉综合征;②心肌病;③各种心脏病引起的左心室肥大伴心功能不全;⑤急性心肌炎;⑥先天性心脏病、急性心包炎、急性感染性心内膜炎等;⑦原(特)发性离子通道病等遗传性心律失常,包括原发性长QT综合征、原发性短QT综合征、Brugada综合征、儿茶酚胺敏感性多形性室速、特发性室速、家族性阵发性室颤、家族性猝死综合征等。另外,电风暴还可见于糖尿病,原发性高血压等,其中以急性心肌梗死、陈旧性心肌梗死、稳定型或不稳定型心绞痛或冠状动脉痉挛等疾病发生率最高。有研究表明:左心室功能差(EF<25%)和持续时间超过120毫秒的QRS的组合是一个强有力的预测因子,表明机械和电底物之间的复杂相互作用最终导致电风暴。
(2)非器质性心脏病:严重的非心源性系统性疾病包括急性出血性脑血管病、急性呼吸衰竭或急性呼吸窘迫症、急性重症胰腺炎、心脏型过敏性紫癜、嗜铬细胞瘤危象、急性肾功能衰竭等,上述疾病通过严重自主神经功能紊乱、低氧血症、损害心肌因子、血流动力学障碍或电解质失衡等也可诱发电风暴,另外精神心理障碍性疾病的患者在极度愤怒、恐惧、悲痛、绝望等状态时,由于儿茶酚胺过度分泌,冠状动脉痉挛或阻塞、自主神经功能严重失衡等也可诱发电风暴。同时,电解质紊乱和酸碱平衡失调可使心肌细胞处于电病理状态(如自律性增高、室颤阈降低等)、加剧原有的心肌病变和(或)增加某些药物(如洋地黄、β受体兴奋剂、抗心律失常药物等)对心肌的毒性作用。其中以重度血钾、镁过低或过高和重度酸中毒时极易诱发心室扑动、室颤和电风暴。
(3)医源性电风暴:医源性电风暴常在药物中毒、围手术期和某些创伤性临床诊治操作和试验时等发生,特别是当患者有心肌缺血、损伤、炎症、原发性或获得性离子通道功能异常或肝、肾功能不全时发生率更高。根据报道,已置入心脏复律除颤器(ICD)患者在3年内电风暴发生率约25%,其中早期研究发生率较高,尤其是最初3个月。其诱因包括焦虑、心功能恶化、药物因素、高速时差反应等。
发病机制(1)交感神经过度激活:在急性冠脉综合征发作时、运动过程中、情绪波动时、心衰发作时、围手术期等交感神经过度激活的情况下,大量儿茶酚胺释放,改变了细胞膜离子通道的构型,使大量钠、钙离子内流,钾离子外流,引起各种心律失常,特别是恶性室性心律失常。由于恶性室性心律失常反复发作,以及频繁的电击治疗。进一步加重了脑缺血,导致中枢性交感兴奋,使电风暴反复持久,不易平息。
(2)β2受体的反应性增高:β2受体介导的儿茶酚胺效应在生理状态下虽然并不很重要,但在心衰和心梗的发展过程中起着不可忽视的作用,可导致恶性室性心律失常。有研究认为肾上腺素可能通过β2受体激活,使心肌复极离散度增加,触发室性心律失常;其他研究发现用β2受体拮抗剂可显著降低实验犬心肌梗死恢复期心室颤动的发生率;β2受体拮抗剂可以显著延长离体猪心脏的有效不应期,增加室颤阈值。
(3)希浦系统传导异常:有人通过临床观察和动物实验研究认为希浦系统传导异常参与了心室电风暴的形成。起源于希浦系的异位激动不仅能触发和驱动室速、室颤,而且由于其逆向传导阻滞,阻止了窦性激动下传,促使室速/室颤反复发作,不易终止。房室阻滞伴束支阻滞、H波分裂、HV间期≥70ms等均为发生心室电风暴的电生理基质,应尽早识别希浦系统传导异常参与的心室电风暴。
临床表现 在置入或未置入ICD的患者中,都可能发生电风暴,临床表现包括晕厥、心力衰竭、心脏骤停、反复抗心动过速起搏或电击。在未置入ICD的患者中,电风暴的表现取决于室速的血流动力学状态。血流动力学不稳定的室速或者室颤风暴通常表现为晕厥或心脏骤停。如果患者能够耐受血流动力学改变,可能表现为心悸或者低心输出量症状,包括头晕、眩晕、胸痛、心衰或晕厥前。
治疗 电风暴治疗包括药物治疗、导管消融及其他治疗(流程图见图4)。
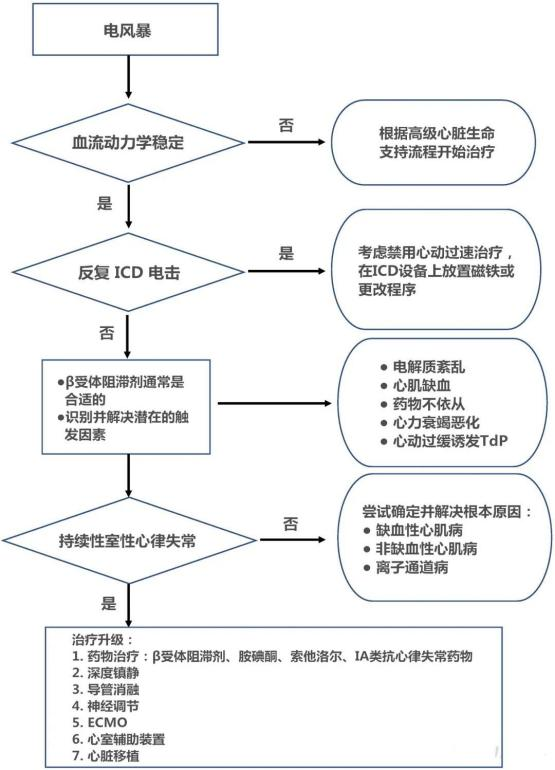
图4
药物治疗
(1)β受体阻滞剂 交感神经系统激活是电风暴发生和维持的核心。β受体阻滞剂通过选择性或非选择性阻断β受体来抑制交感神经激活而不会影响血流动力学,是电风暴管理的基础和首选药物,可选择美托洛尔、艾司洛尔等。
(2)胺碘酮 胺碘酮是一种广谱抗心律失常药,主要通过Ⅲ类作用(钾通道阻滞)起作用,另外还可以阻滞钠通道、交感神经和L型钙通道。多项试验显示胺碘酮可降低室性快速性心律失常的频率,因此它常用于电风暴患者,有研究显示其治疗效果仅次于β受体阻滞剂。胺碘酮与β受体阻滞剂常常联合使用。
对于顽固性电风暴,推荐用法为:静脉推注胺碘酮负荷量150 mg(推注10分钟),后以1 mg/min维持6小时,以0.5 mg/min维持18小时。
胺碘酮短期使用非常有效,但长期使用需关注副作用,胺碘酮还可以增加除颤阈值。
(3)索他洛尔 索他洛尔具有钾通道和β肾上腺素能阻滞作用,其大部分临床有效性被认为是通过其Ⅲ类效应(钾通道阻滞)实现的。
(4)利多卡因/美西律 利多卡因和美西律都是IB类抗心律失常药物,通过阻断快速钠通道起作用。由于较高的生物利用度,美西律可以口服给药,而利多卡因必须静脉给药。利多卡因在终止与心肌缺血相关的室速方面有效,但在终止心肌梗死相关室速方面效果较差。
(5)深度镇静 交感神经系统的过度激活有助于电风暴维持。使用深度镇静终止电风暴最初仅在少数病例中进行了尝试,结果很有希望。深度镇静的首选药物是苯二氮䓬类药物及短效镇痛药,可以提供有效的镇静作用而不产生负性肌力作用。
在深度镇静和插管后,通过消融、颈交感神经切除术、药物治疗或冠状动脉旁路移植术实现了对室速的最终治疗。
对于心室功能明显受损的患者,在使用可能具有心肌抑制作用的镇静药物时必须非常谨慎。
导管消融
心室电风暴中的心律失常主要是单形性室速,这种情况会因为不均匀的心肌瘢痕而加重。导管消融通过均质化心肌瘢痕,抑制心律失常的发生。
对于抗心律失常药物难治性室速风暴,可以选择导管消融治疗。在VANISH研究中,对于接受胺碘酮治疗仍有室速发作的缺血性心肌病患者,导管消融改善室速风暴的效果优于抗心律失常药物治疗升级。
导管消融可有效抑制缺血性和非缺血性心肌病患者的电风暴。在12~23个月随访中,导管消融可使室速复发减少50%~61%。在长期随访中,导管消融可以降低死亡率。
其他治疗
(1)自主神经调节 当初始治疗无效时,神经调节可能有用。有小型的病例系列报道显示,胸硬膜外麻醉可有效减少室速复发。经皮星状神经节阻滞术是一种可在床边进行的手术,可以减少心脏交感神经活动。外科心脏交感神经去神经支配是中断交感心脏刺激的永久性手段,通常使用视频辅助胸腔镜进行。外科心脏去交感神经支配已被有效用于长QT综合征和儿茶酚胺能多形性室速患者。
(2)体外膜肺氧合(ECMO)在所有其他治疗方法都失败的情况下,ECMO是治疗顽固性电风暴的一种选择,通常作为通向最终治疗(例如消融治疗或心脏移植)的桥梁。ECMO可以改善心肌灌注并降低左心室舒张末压,从而可能有助于恢复和维持窦性心律。
(3)立体定向放射治疗(SBRT)对于药物治疗和/或消融难治的复发性室速患者或那些被认为太虚弱而无法进行消融手术的患者,立体定向放疗最近已成为一种替代治疗方式。尽管最初取得了令人鼓舞的结果,但只有少数患者接受了SBRT,且缺乏长期安全性或有效性数据。因此,它仍然是其他治疗方法难治的室性心律失常的一种选择,在扩大该适应证之前需要更多的研究。
作者杭州师范大学附属医院重症医学科 张宁 本文转载须申请授权






查看更多