查看更多
密码过期或已经不安全,请修改密码
修改密码
壹生身份认证协议书
同意
拒绝

同意
拒绝

同意
不同意并跳过





呼吸衰竭患者机械通气过程中保留自主呼吸有诸多好处,比如改善重力依赖区域肺组织的复张、改善通气血流比和低氧血症、预防呼吸肌失用性萎缩等。而对于部分肺力学受损较重的患者,疾病早期过强的自主呼吸则可能带来人机不同步和继发性损伤(正压和负压性损伤)。
因此,在不同病程阶段,由于肺部病变的不同和治疗策略的差异,患者是否保留自主呼吸以及自主驱动的强度如何把握,是需要加以关注的问题。有很多方法可以用于评估患者的自主驱动,比如膈肌超声、食道压力监测等。毫无疑问,特定模式下的机械通气波形会直接受患者自主呼吸的影响,从而使波形呈现出多种不同的形态。已有研究通过压力型通气下流量波形的形态来评估自主驱动强弱,并用于指导机械通气参数的调整。本篇主要叙述自主呼吸对波形形态的影响和临床上常见的触发切换异常。
自主驱动下的波形形态

波形的“异常”与自主驱动的有无、出现的时间点和强度密切相关。当控制通气时,呼吸波形形态取决于机械通气的模式、参数设置和患者胸肺呼吸力学状态。当存在自主呼吸驱动时,压力型通气模式决定了患者气道开口处的压力值,呼吸过程中肺内压力则受自主呼吸的影响,驱动越强,肺内压越低,肺内外压力差越大,相应时间点的吸入流量越高(运动方程)(图1-A);容量型模式下如果预设恒定吸气流量,则气道压的高低受自主呼吸的影响,吸气驱动越强,气道压力越低,在极端情况下可见“流量饥饿”现象。总体而言,与完全控制通气时的波形比较,伴随自主驱动的呼吸波形大多会在吸气相或呼气相出现明显的未预料的拐点或趋势(图1-B、C)。
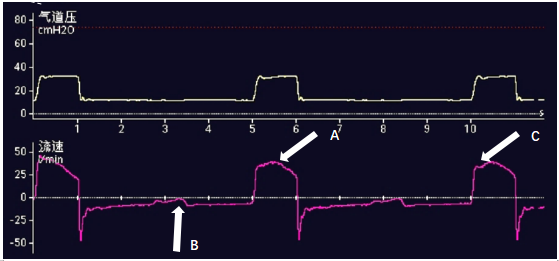
图1 存在自主呼吸驱动的呼吸波形

辅助的机械通气指的是当患者存在一定的自主吸气,但由于肺部力学损害或中枢、外周肌肉驱动较弱时,呼吸机给予预设的通气支持(预设压力或潮气量),也即所谓的呼吸机送气和患者吸气开始的同步。在生理状态下,自主呼吸通过吸气肌收缩降低胸腔内压力,从而扩张肺泡,使得肺泡内压力降低,肺内外的压力产生差值(外高内低),进而产生吸入流量。机械通气时,自主吸气的同步由“吸气触发灵敏度”这一参数负责,常用流量触发和压力触发两种(其他如NAVA等则较少应用)。触发的原理是通过监测呼气相环路内流量和压力的变化并达到一定的程度来判断是否存在自主吸气努力。
判断是否存在自主呼吸
(1)几乎所有的呼吸机都会在波形或主界面上的某个部位有相应的颜色或图形来体现,比如Maquet呼吸机吸气开始的波形颜色、Drager呼吸机左上角的“T”图形显示、哈美顿呼吸机波形下方的紫色三角图形(图2-B)等,不同呼吸机有不同的定义方式。也有临床医生根据监测的呼吸频率和设置频率的比较来判断,当自主节律不整齐时,可能存在误判。
(2)根据通气开始瞬间的气道压力和流量变化来判断。此种方法基于吸气触发灵敏度的原理,在绝大多数患者中准确性较高,而且也能判断某些常见的非自主节律问题。压力触发灵敏度的原理是当呼吸机在呼气相监测到气道压力的下降值达到预设的压力触发灵敏度时启动送气过程,我们可以在呼吸周期启动的时间点看到有较明显的气道压力下降(图2-A),可以判断该次送气通常是由患者主动吸气触发。当采用流量触发灵敏度时,我们也能在流量时间波形上看到有流量上升的拐点,该拐点对应的流量大小即预设的流量触发灵敏度(图2-C)。使用流量触发灵敏度时,通常要求呼吸机在呼气相输送一较低流量的基础气流,可以用于克服呼吸环路的阻力;而压力触发时,呼吸环路的死腔需要患者自己克服。因此流量触发灵敏度的同步性能通常优于压力触发,常作为首选触发方式。当然,压力的下降和流量的上升在流量触发时通常是同步的;但在压力触发方式下,触发之前一般见不到流量的上升。
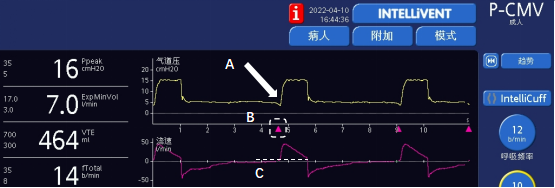
图2 根据波形判断是否存在自主呼吸
(3)另外一种比较隐蔽的自主呼吸形式是触发由时间控制完成,而在呼吸机通气开始后出现的自主吸气动作;这种自主吸气可只出现在吸气相,也可能延续到呼气相早期,原因可能是通气不足或反转触发(在ARDS患者深镇静时多见)。此时虽然监测的呼吸频率与预设值相同,但却有自主驱动存在(图3)。
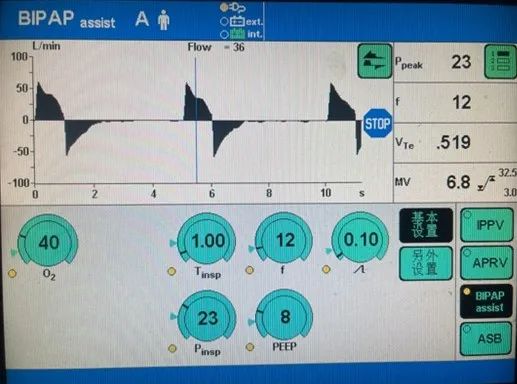

图3 可能通气不足,通过增加RR自主吸气消失

从肺保护通气的角度出发,基于呼吸力学的驱动压限制策略较为常用。除了呼吸机预设的驱动压力,自主呼吸时呼吸肌的主动运动产生自主驱动压力,两部分压力叠加最终产生通气。当完全控制通气时,不同目标的通气模式都呈现与胸肺力学直接相关的波形特点,是有迹可循的(详见上篇“机械通气波形分析:基础篇”)。而当自主驱动参与呼吸过程时,波形的呈现不再按部就班,呼吸周期的每个时间点都会因为自主驱动的干预而变得无法预计。从波形形态判断驱动强弱属于定性分析,量化分析还是要借助于各种吸气肌肉努力(Pmus)的测定方法。需要注意的是,呼吸频率的快慢和自主驱动的强弱没有必然联系。
(1)容量目标通气:容量型通气流量恒定、压力可变,压力的高低取决于预设的流量、呼吸力学和自主驱动的强弱。恒定流量的容量型通气,当自主呼吸对流量的需求超过预设流量时,气道压力就会较预计值降低,且驱动越强压力越低(图4)。
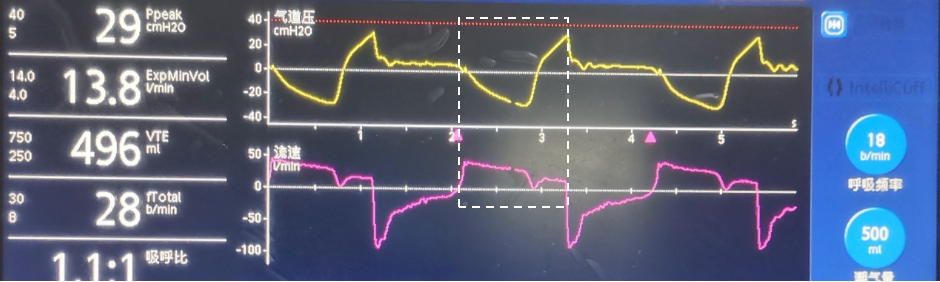
图4 流量饥饿
(2)压力目标通气:压力型通气压力恒定、流量可变,流量的高低取决于预设的压力、呼吸力学和自主驱动的强弱。当存在吸气相自主驱动时,与无自主驱动相比,对应时间点的肺泡内压将明显降低,从而增加了肺泡内外压力差值,吸气流量将相应增加(取决于自主驱动强弱和气道阻力高低);驱动越强、流量越高,流量波形形态将变得圆钝甚至变为方波(图5-D)。
自主驱动较强时,我们也能在部分患者呼气相看到患者主动呼气的现象,通常也预示着较强的自主驱动。
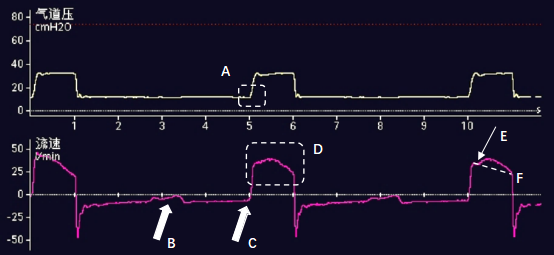
图5 压力目标通气
未完待续
来源 重症肺言 作者 何国军
查看更多