查看更多
密码过期或已经不安全,请修改密码
修改密码
壹生身份认证协议书
同意
拒绝

同意
拒绝

同意
不同意并跳过






一
历史和概述
硬质支气管镜技术是一项“古老”的新技术。追溯其历史,1895年, 德国医生Alfred Kirstein发明了喉镜,Kirstein的学生Gustaf Killian医生在此基础上首次应用内镜技术来处理呼吸道病变。1897年,Killian医生为一位患者取出因进食误吸入气管内的一块猪骨,并于1898年报道了用同样的方法成功处理了3例气道异物。 Killian医生一生致力于气道内镜结构的改善和操作技术的提高,并提出了气管、支气管树图谱,在历史上确立了“气道内镜之父”的地位。
1907年,美国医生Chevaliar Jackson首次出版了专著《气管镜,食管镜,支气管镜》一书。1930年Jackson医生和他的儿子在Temple大学建立了首家内镜诊所,培养了大批内镜专业的杰出人才。其中一位是Johns Hopkins大学医学院内镜科主任E.N.Broyles医生,他发明了有远端光源的观察目镜和纤维光源,使气道内镜具有前视和侧视功能,以观察上、下叶支气管及分支。另一位Jackson的学生,Temple大学的Paul H. Holinger医生发明了内镜照相,为资料的处理储存和教学提供了条件,对内镜技术的发展和经验积累发挥了积极作用。此后,英国Redding大学的内科医生H.H.Hopkins发明了圆形镜面的观察目镜系统,大大改善了硬镜的照明和影像。
经过医学前辈们的不懈努力,硬质支气管镜技术逐渐应用于各种复杂起到的诊治,近年来在国内也得到了蓬勃的发展,但是在实际应用中也存在各种问题,我们也需要对硬质支气管镜技术有一个清醒的认识,避免出现引进后过热或者废置不用的情况。
二
临床应用
硬质支气管镜是一根空心的不锈钢金属管,其前部为镜身,管壁均匀,在其前端有用于通气的侧孔,根据不同用途有不同的直径和长度,其尖端为一钝性倾斜面,方便插入气道和进行腔内治疗,其后部有多个接口,方便连接呼吸机、吸引装置和光学系统等,通过硬质支气管镜的管道,可使用各种器具进行大气道疾病的诊治(见图1和图2)。

图1 硬质支气管镜基础套件


图2 硬镜光学系统
硬质支气管镜技术适用于大气道内大块组织的活检、大咯血的处理、气道异物取出、气道内狭窄的处理等,也可以用于外周病灶的冷冻肺活检等操作。
硬质支气管镜相较于可弯曲支气管镜,其优势主要在于其管腔大,可容纳各种较大的操作工具,吸引力大,可放置硅酮支架,在操作过程中可维持患者通气等。但由于可弯曲支气管镜的便捷性、舒适性以及对于外周病灶处理的先天优势,所以现代硬镜应用更加集中于复杂大气道治疗领域。很多硬镜操作实际上也是用硬镜建立一个通道后,再插入可弯曲支气管镜对病灶进行检查和治疗。
硬质支气管镜的禁忌证主要包括⑴严重的全身性疾病:严重的心、脑血管疾病,未控制的糖尿病、颅内感染、严重的营养不良或恶病质;⑵严重的凝血功能障碍;⑶颈椎疾病、头颈部不能后仰或严重的张口功能障碍;⑷主动脉弓瘤;⑸喉结核或活动性肺结核。在掌握该技术的适应证和禁忌证时,应该结合每位患者的实际情况进行个体分析,保证患者的生命安全是我们最基本要求。
三
临床操作
术前患者的准备包括术前完善常规的病情评估,出凝血功能的检查,气道影像学检查,同时需要按照全麻手术要求对患者进行准备。手术过程中一般要求全身麻醉,需要麻醉团队的配合,并且备有高频通气系统。硬镜操作时需要1名以上的助手,同时还需要2名以上有经验的内镜护士。操作医生需要熟练掌握各项内镜介入技术,并且备好相应的抢救设备。
硬质支气管镜操作过程中,首先是硬镜的插入过程,首先应保证充分的麻醉与肌松,头部充分后仰,用纱布和手指保护患者牙齿,将患者下颌上提,置入硬镜,在硬镜下见到声门后,将硬镜旋转90度,将硬镜斜面与声带平行,通过声门后,再将硬镜旋转回来,进一步推送硬镜至操作部位(见图3至图6)。

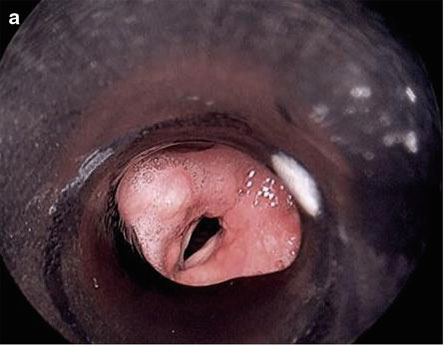
图3 暴露声门

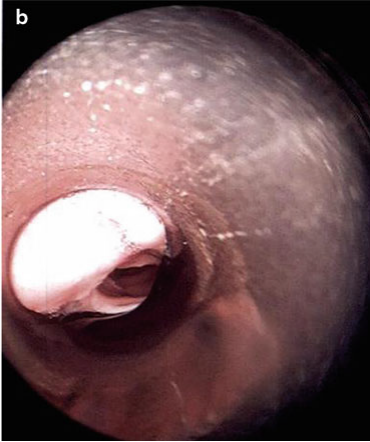
图4 旋转硬镜90度

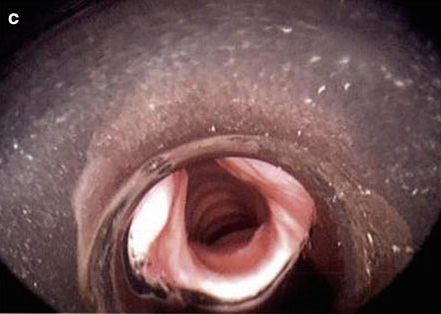
图5 硬镜通过声门

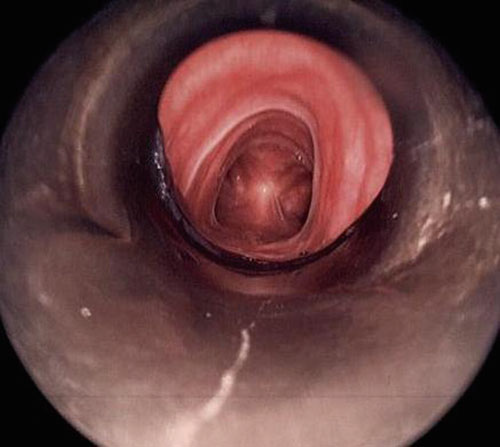
图6 硬镜推入气道
插入硬镜的手法各个医院稍有不同,但是基本原则是要选择合适规格的硬镜,保护患者的牙齿和颈椎,尽量不损伤声门。使用在可弯曲支气管镜替代硬镜光学系统,也可引导硬镜的插入,这可以大大降低硬镜系统的成本。
置入硬镜后,可以使用硬镜自带的目镜或可弯曲支气管镜引导操作器具对病变部位进行检查和治疗,可以进行活检、冷冻、激光、高频电凝、肿瘤切除、置入金属支架或硅酮支架等。
在硬质支气管镜下,进行检查和治疗,可以维持通过连接麻醉机或呼吸机进行机械通气,选择麻醉机或普通呼吸机时,需要对硬镜系统后部位置进行适当的封闭,也可以在口腔内进行纱布填塞,减少漏气。如果漏气明显影响患者通气,则需要使用手控喷射通气机(见图7)或高频喷射通气机。需要注意的是,在进行腔内热消融治疗(激光、APC、电凝等)治疗时,必须将通气机的吸入氧浓度降到40%以下,以避免发生气道烧伤。
在进行腔内介入治疗前,情况允许的条件下,均需要完善气道CT或三维重建检查,明确大气道病变的位置及严重程度;如进行支架置入,需要在术前预估置入支架的大小、长度、类型等。在进行硅酮支架置入前,需要反复测量狭窄段的长度与位置,对硅酮支架进行修改后,需要在硅推送器上进行标记,以避免支架位置不当。支架置入后,部分患者需要使用异物钳和球囊帮助调整支架位置和扩张。在硬镜引导下进行T管置入时,也应该反复测量狭窄段的位置和长度,以避免T管修剪后出现不合适的情况。
在使用硬质支气管镜对腔内病灶进行旋切时,需要注意防止出血的发生,在术前进行增强CT检查可以明确病灶的血供,对出血可能性进行评估。使用硬质支气管镜取异物时,需要注意避免异物的尖端部位对气道及其周围血管的损伤,必要时可以使用激光将异物切断后再分次取出。

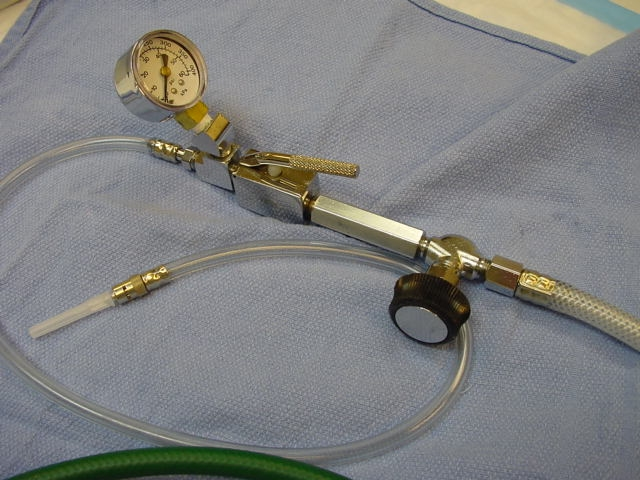
图7 手控喷射通气机
硬质支气管镜的并发症可以分为麻醉相关并发症、置入硬镜过程中的并发症、操作过程中的并发症以及后期的并发症。麻醉相关的并发症主要和患者本身心肺功能有关,也有部分气管重度狭窄的患者,在麻醉肌松后,导致狭窄程度的加重,出现快速的氧合下降,此时应该迅速置入喉罩或气管插管,维持患者氧饱和度,待患者充分氧和后,再置入硬镜进行下一步操作,低氧血症可能引起心律失常等,需对症处理。
置入硬镜过程中主要应该避免牙齿、会厌、声带和颈椎的损伤。操作中尽量避免暴力操作,减少患者的气管支气管损伤导致气胸和出血等,硬镜由于其管腔较大,吸引器吸引力较大,处理出血相对容易。出现气胸的原因主要是因为暴力操作出现气道撕裂,可以并发纵隔气肿和气胸。操作后的并发症主要包括患者咽部疼痛和声音嘶哑,这和硬镜的机械性损伤有关,注意硬镜插入角度和操作手法轻柔,可以减少发生。
三、
未来展望
硬质支气管镜是一项古老的“新技术”,在大气道的介入治疗中有其显著的优点,在使用过程中结合可弯曲支气管镜,也可以对外周病变进行诊断和治疗。和欧美国家不同,我国最早引进的是可弯曲支气管镜,多数医院可以开展可弯曲支气管镜,大规模引进硬质支气管镜是最近十来年的事情,但是我国患者数量大、病例多,很多介入呼吸病中心在这方面很快就赶上了国外先进中心的水平。由于硬质支气管镜需要全麻配合,大规模推广较为困难,所以目前硬质支气管镜目前多应用于严重大气道疾病的治疗。我们在开展硬质支气管镜技术时,对于患者的选择更为重要,一切治疗的选择都应该以患者获益为最高标准。我们相信,随着该项技术的推广,越来越多的中心会开展硬质支气管镜技术,越来越多的患者也会从中获益。
病例1:右上肺癌切除术后右上支气管胸膜瘘,硬质支气管镜下右上BPF房间隔封堵器置入(见图8)。
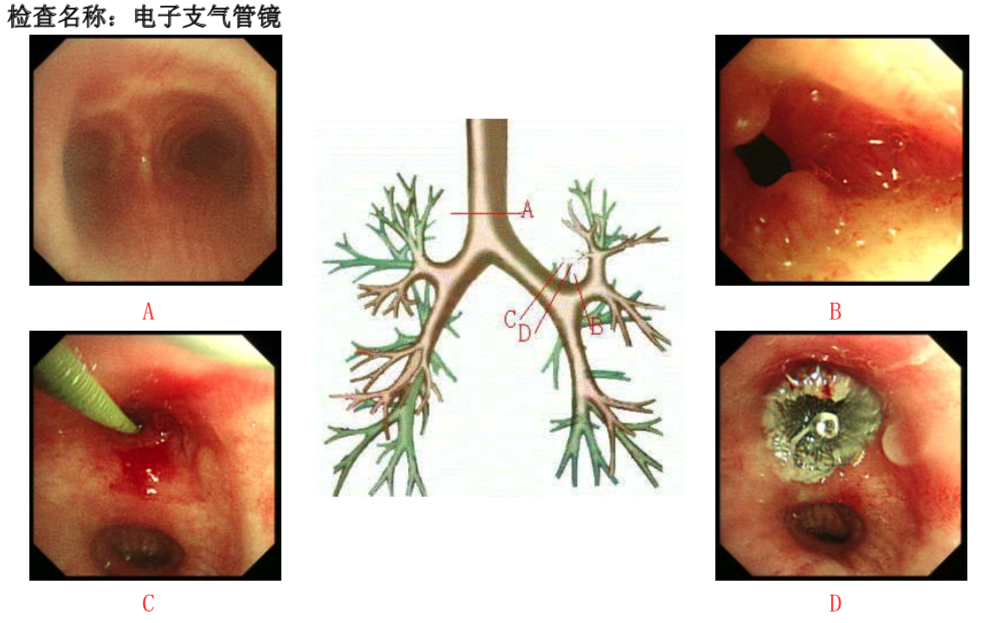
图8 右上BPF硬镜下房间隔封堵器置入
病例2食道癌术后气管食管瘘,硬质支气管镜下Y型硅酮支架置入术(见图9)。

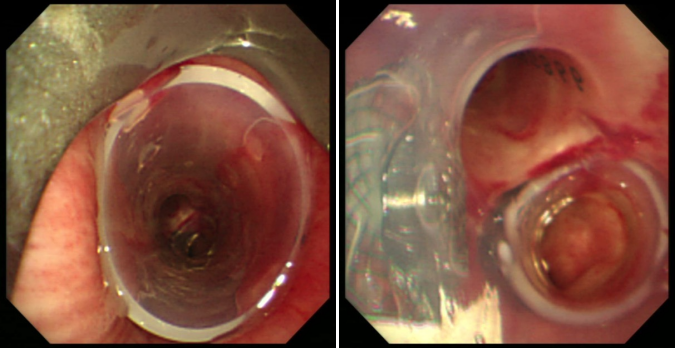
图9 气管食管瘘Y型硅酮支架置入术
作者上海长海医院 张伟 董宇超 白冲
本文转载须授权
精彩内容预告,点击可看
↓↓↓
喜欢就收藏哦
查看更多