查看更多
密码过期或已经不安全,请修改密码
修改密码
壹生身份认证协议书
同意
拒绝

同意
拒绝

同意
不同意并跳过





作者:湖州市中心医院 程震锋

AHA妊娠期高血压(包括妊高症和有慢性高血压的孕妇)科学申明正式发表在去年的12月,春节期间抽空对其中降压目标值和降压药物的选择做了详细译读。
【降压目标值】
血压≥130/80 mmHg的非妊娠个体,在ACC/AHA指南已经是I期高血压了。对于孕妇来说,高血压的定义还是≥140/90 mmHg,但各国各学会的指南对于妊娠期高血压的治疗阈值和降压目标值有所不同。
ACOG (美国妇产科学会)推荐对:1)患有先兆子痫;2)收缩压 持续≥160 mmHg 或舒张压持续 ≥110 mmHg ;3)收缩压 ≥160 mmHg 或舒张压 ≥110 mmHg 的慢性高血压孕妇进行降压治疗,治疗目标为120~160/80~110mmHg。而国际上大多数的高血压学会支持更为积极的降压治疗,推荐≥ 140/90 mmHg 时就进行治疗。与美国ACC/AHA高血压相似, 国际妊娠高血压研究协会、加拿大、国家健康和护理卓越研究所和世界卫生组织的高血压指南均将妊娠期高血压的降压目标值定在130/80 mmHg以下。
表1 各国和各学会高血压指南的降压目标值
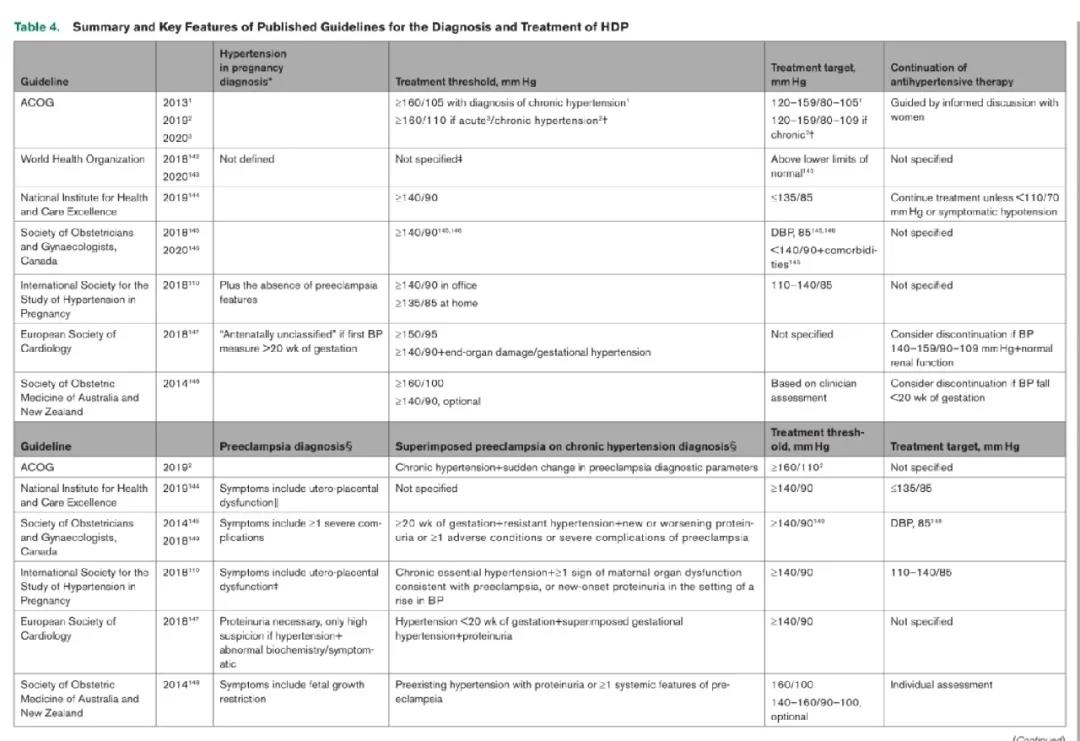
为什么美国的妊娠期高血压诊断和治疗阈值高于推荐给非妊娠个体的阈值以及大多数针对孕妇的国际各个指南呢?
确定妊娠期抗高血压治疗和治疗目标的最佳血压阈值需要在预防母亲高血压并发症和避免胎儿风险之间取得平衡。ACOG指南的降压阈值较高至少受到 3 个有争议的问题的影响。首先,研究样本量较小,降压的观察期较短(妊娠期4~9个月),也没有其他心血管危险因素。其次,担心降低母体血压可能会损害子宫胎盘循环并对胎儿的健康和生长产生负面影响。第三,由于担心潜在的胎儿不良影响,特别是宫内暴露于抗高血压药物引起的畸形,治疗选择也有限。
因此这次美国科学申明对妊娠期高血压的降压目标提出了以下6点意见:
1)随机研究荟萃分析和 CHIPS研究证明对妊娠期高血压进行更积极的治疗(平均血压133/ 85 mmHg),可以防止严重高血压的发展。虽然较不严格与严格控制的比较对先兆子痫的发生率没有影响,但前一组(较不严格)显示出更高的血小板减少和肝酶升高的风险。严格控制血压可能还降低了早产的风险。
最新有研究报告显示,高血压治疗与先兆子痫发生率较低相关,但慢性高血压与妊娠期高血压之间是否存在差异仍然未知。一项大型随机对照试验 CHAP 项目研究即将在美国完成(NCT02299414),该研究比较了有慢性高血压的孕妇降压治疗维持 BP <140/90 mmHg 与不接受降压治疗(除非 BP ≥ 160/105 mmHg )之间的预后。
2)有证据表明先兆子痫的神经系统表现(头痛、视觉障碍、癫痫发作)的病理生理学与后部可逆性白质脑病综合征相似。与未怀孕的受试者相比,患有先兆子痫的孕妇可能更容易有严重的神经系统影响。例如在较低的收缩压,例如BP150-170 mmHg时发生脑出血,因此将血压降低到当前目标以下,例如BP<150 /90 mmHg, 可能防止这些罕见但有灾难性的后果。
3)非重度高血压的妊娠期高血压治疗(例如,BP在140~155/90~109 mmHg)可允许哪些没有先兆子痫严重特征的孕妇延长妊娠期。
4)ACOG 指南不建议对先兆子痫患者进行降压治疗,除非血压接近 160/110 mmHg。还建议对有先兆子痫严重特征的孕妇,包括无法控制的高血压、BP≥160/110 mmHg、甚至妊娠<34周孕妇在没有足够的孕产妇和新生儿重症监护设施的进行紧急分娩。
而降低治疗的阈值可以及时控制血压并避免通常会导致早产和相关并发症的仓促分娩。
5)既往认为,没有其他心血管危险因素的年轻高血压女性在怀孕期间不治疗的风险较低。但这一经典观点受到了当前流行病学和人口统计趋势的挑战,因为首次怀孕高龄和合并心血管危险因素的患者越来越多。与多次怀孕也有关,患者在怀孕或母乳喂养期间的高血压没有得到控制。另外,现代生育技术也让有与心血管疾病风险升高相关疾病(例如糖尿病、慢性肾病和多囊卵巢综合征)的女性怀孕。在高收入国家,分别有 3% 和 1%~4% 的孕妇既往有慢性肾病和心脏病。因此,一些指南推荐对这类孕妇进行更积极的降压治疗。
6)有大量证据表明,妊娠期高血压与即刻和产后的并发症(如急性心脑血管疾病)和未来母亲血管疾病的风险增加有关(表 2)。
表2 妊娠期高血压对母亲和子女长期预后的影响
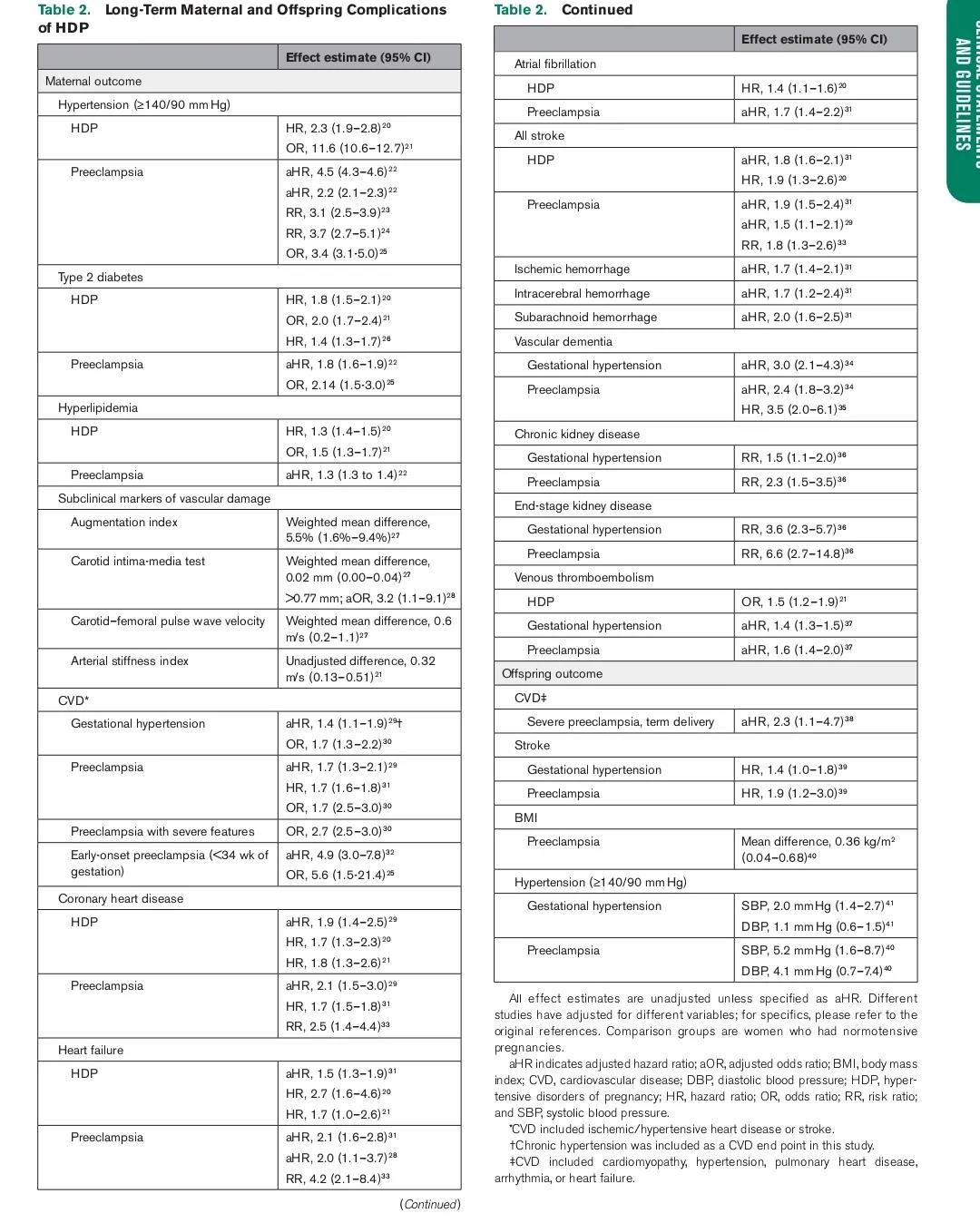
尽管妊娠期间更好的血压管理是否会降低产后高血压相关的发病率尚不清楚,但妊娠期高血压症与未来心血管疾病、肾病和血管性痴呆之间的关联仍然存在。对非重度高血压的孕妇进行治疗是否有利于预防妊娠期和产褥期后的长期发病率仍有待证实。此外,需要证据来澄清在CHIPS研究血压严格与不太严格控制中观察到的小样儿风险增加和早产减少的趋势,尽管这些趋势没有统计学意义。不同类降压药物导致的药物相关胎儿畸形的可能风险、对后代的长期神经发育影响还需要进一步研究。
美国妊娠期高血压科学申明认为支持降低血压治疗目标的数据越来越多,但还不够确凿。建议对那些血压升高不严重的孕妇采取与非妊娠个体一样的降压目标值;有高血压相关不良预后(比如既往有心脏病和慢性肾病、肥胖和黑人)的孕妇进行个体化治疗。
【降压药物】
拉贝洛尔或甲基多巴作为妊娠期高血压的初始单药降压治疗已被公认。硝苯地平也被大多数学会推荐(但不是全部)。在没有拉贝洛尔的国家(例如德国),可以考虑美托洛尔或奥普洛尔等β 受体阻滞剂替代。尽管这些治疗选择基于小样本的试验,但受到国家和国际临床实践指南的推荐。
没有明确的证据表明哪一种降压药物更优。荟萃分析发现阿替洛尔可能与胎儿生长受限有关,特别针对慢性高血压的孕妇治疗时间较长时。这些数据与拉贝洛尔有冲突,需要更多的目前妊娠期降压药物在胎儿和新生儿安全性的数据。
许多临床试验比较了各种短效降压药物在妊娠期急性和重度高血压情况下的安全性和有效性,最常用的是注射用肼苯哒嗪、注射用拉贝洛尔和口服硝苯地平片(短效、中效或长效)。Cochrane系统评价得出结论,这些药物在安全性和有效性方面具有可比性,并建议医护人员根据经验和对特定药物的熟悉程度进行选择。使用推荐的剂量和方案,这些药物可以成功控制大多数严重高血压病例。
有病例报告了使用口服的拉贝洛尔、中效硝苯地平和甲基多巴成功治疗妊娠期急性重度高血压。
可考虑用于治疗顽固性高血压的其他药物,包括尼卡地平、可乐定和速尿,但尚未得到广泛研究。利尿剂不太用于孕妇,主要是担心先兆子痫的孕妇血浆容量较低,利尿剂可能会进一步降低容量负荷并反应性地血管收缩。然而,较早的研究表明利尿剂在怀孕期间有良好的安全性,新近指南也认为,对于盐敏感的慢性高血压或慢性肾病和肾小球滤过率降低的孕妇,使用小剂量利尿剂是安全的。最近也有研究表明,利尿剂可能对产后高血压特别有效。
对关于降压药物子宫内暴露和不良胎儿预后的安全性荟萃和系统回顾的数据有限,荟萃中47 项研究中只有 5 项研究质量较高。与血压正常未接受治疗的孕妇相比,发现接受降压治疗的孕妇不良反应(包括先天畸形)发生率增加的研究也很少。而且那些没有接受降压治疗的孕妇胎儿先天畸形的发生率也相似,所以大多数抗高血压药物的致畸性证据不足。
未观察到甲基多巴、硝苯地平和阿替洛尔对胎儿神经发育有不良影响,硝苯地平或阿替洛尔。
小型临床试验和观察性研究表明,氨氯地平、可乐定和噻嗪类利尿剂在怀孕期间也可能是安全的。
妊娠期间应避免使用所有肾素-血管紧张素系统阻滞剂,尤其是在妊娠中期和晚期,胎儿肾素-血管紧张素系统的阻断明显会干扰肾脏发育和功能。
【小结】
尚未证明目前推荐的降压药物哪种在妊娠期具有优越性,也未研究过联合降压治疗。尽管“人人同药”的方法在许多情况下都是可行的,但基于患者偏好、年龄、种族、心率、在家或诊所测量的血压变化、更详细的血流动力学评估采取更个性化的降压方案可能会更有效地保护妇女免受高血压妊娠并发症和可能的妊娠后心血管疾病不良预后的影响。
在全球范围内,关于妊娠期高血压诊断和治疗的阈值(例如≥140/90 mmHg)、目标值(保持 <140/90 mmHg)、长期的心血管风险评估和妊娠期高血压术语的循证共识非常重要,才能确保全世界所有妇女在怀孕前、怀孕期间和怀孕后都能得到最佳的治疗。申明指出未来的指南应避免整合历史的、未经证实的观点,因为这些观点会阻碍了妇女在怀孕期间和整个妇女生殖生活健康状况的改善。
来源:震锋晨读
查看更多