查看更多
密码过期或已经不安全,请修改密码
修改密码
壹生身份认证协议书
同意
拒绝

同意
拒绝

同意
不同意并跳过






执笔作者:霍晓川,高峰
通信作者:缪中荣,王拥军
来源:中国卒中学会, 中国卒中学会神经介入分会, 中华预防医学会卒中预防与控制专业委员会 介入学组. 急性缺血性卒中血管内治疗中国指南2023[J]. 中国卒中杂志, 2023, 18(06): 684-711.
卒中是致残和致死的主要疾病之一,急性缺血性卒中约占全部卒中的80%。急性缺血性卒中治疗的关键在于尽早开通阻塞血管,挽救缺血半暗带。目前被证实有效的急性缺血性卒中早期血管再通的治疗方法主要是静脉rt-PA溶栓 。对静脉溶栓随机对照试验的荟萃分析证实发病4.5 h内静脉rt-PA溶栓有明确获益,而且溶栓时间越早,获益越大。静脉溶栓具有严格的时间窗限制,能够通过其获益的患者不到缺血性卒中患者的3%,同时其治疗效果依然有巨大的优化空间,因此,国内外学者一直在探索对大血管闭塞急性缺血性卒中患者的血管内治疗方法。
自2014年底开始,一系列相关研究相继得出了较为一致的研究结果:在经过筛选的前循环大血管闭塞性急性缺血性卒中患者中,以机械取栓为主的血管内治疗可带来明确获益。基于主要针对可回收支架治疗缺血性卒中的6项机械取栓随机对照试验的结果,2015年国内外相关指南对特定人群急诊血管内治疗给予了最高级别的推荐。
2015年至今,急性缺血性卒中血管内治疗在多方面取得了研究进展。近年来,中国血管内治疗的数量逐年大幅增长,新的研究也在不断拓展血管内治疗的适宜人群,基于这些最新研究证据,中国卒中学会组织国内本领域专家通过查阅文献、反复征求建议并讨论,在《急性缺血性卒中血管内治疗中国指南2018》的基础上,根据新发现和新证据进行了推荐和建议的更新,制定了《急性缺血性卒中血管内治疗中国指南2023》,旨在总结目前有关急性缺血性卒中血管内治疗的最新研究进展,提出适合我国急性缺血性卒中血管内治疗临床可参考的标准及管理方法。建议临床医师在参照本指南推荐的基础上,结合实际情况对急性缺血性卒中患者采取有针对性的个体化治疗。
本指南采用的推荐分类及证据水平参照中国卒中学会的指南推荐意见分类和证据等级级别(表1)。

急性缺血性卒中血管内治疗的影像评估方案
对于经筛选发病6 h以内、ASPECTS评分<6分、拟接受紧急再灌注治疗的患者,或发病超过6 h、拟接受紧急再灌注治疗的患者,建议完成CTP检查以明确梗死核心区和缺血半暗带体积。一站式CTA+CTP检查方案可缩短多模式CT的检查时间;对于无法完成CTP的卒中中心,可根据CTA源图像进行梗死核心和缺血半暗带的判断,也可通过MRI DWI+MRA+PWI方案进行术前评估,不同时间窗急性缺血性卒中患者血管内治疗的影像学筛选方案见表2。
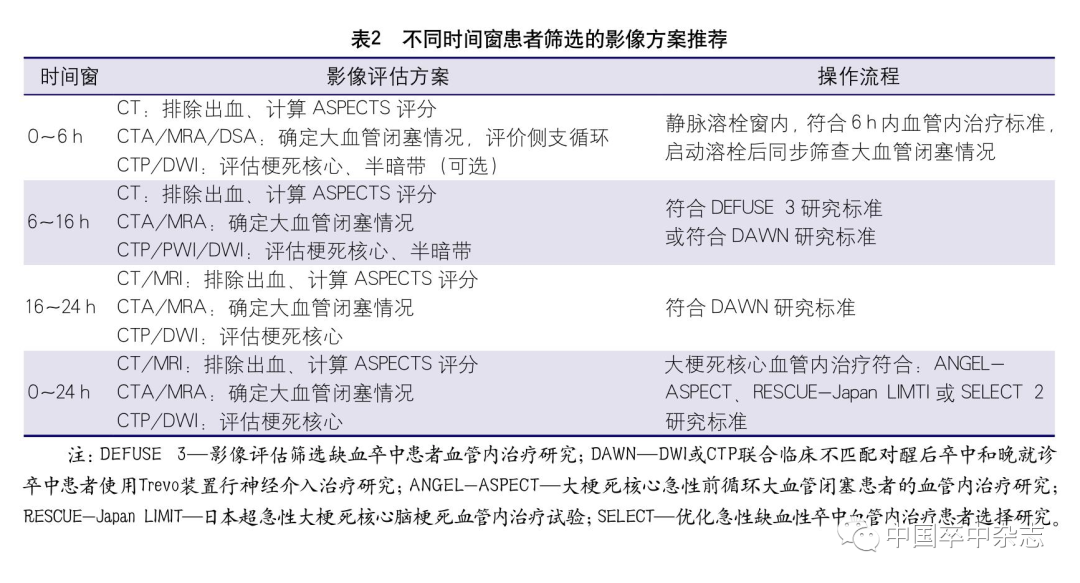
血管内治疗影像评估——指南推荐意见
①实施血管内治疗前,推荐使用无创影像检查明确有无颅内大血管闭塞(Ⅰ类推荐,A级证据)。
②在有条件的中心,适合机械取栓的患者进行颅内血管影像检查的同时,可以考虑行颅外颈动脉、椎动脉的筛查,为制订血管内治疗计划提供信息(Ⅱa类推荐,B级证据)。
③发病6 h内的前循环大血管闭塞患者,推荐使用CTA或MRA检查明确有无大血管闭塞,可不进行灌注成像检查;发病6~24 h的前循环大血管闭塞患者,推荐进行CTP、MRI DWI或PWI检查,帮助筛选适合机械取栓的患者(Ⅰ类推荐,A级证据)。
④发病6~24 h的前循环大血管闭塞患者,在谨慎筛选后,可以考虑参考脑侧支循环情况决定是否进行机械取栓治疗(Ⅱa类推荐,B级证据)。
⑤在有条件的中心,对发病6 h内、考虑大血管急性闭塞患者,在谨慎评估风险获益比后,可考虑选择跨过急诊多模式影像检查,直接到导管室经平板CT扫描评估后进行机械取栓治疗(Ⅱb类推荐,B级证据)。
急性缺血性卒中血管内治疗的患者选择——指南推荐意见
①发病24 h内的急性前、后循环大血管闭塞患者,经过临床及影像筛选后,当符合现有循证依据时,均推荐血管内取栓治疗(Ⅰ类推荐,A级证据)。
②发病6 h内的前循环大血管闭塞患者,符合以下标准时,建议血管内取栓治疗:卒中前mRS评分0~1分;缺血性卒中由颈内动脉或大脑中动脉M1段闭塞引起;NIHSS评分≥6分;ASPECTS评分≥6分(Ⅰ类推荐,A级证据)。
③有急诊血管内治疗指征的患者应尽快实施治疗,当符合静脉阿替普酶溶栓标准时,建议接受静脉溶栓治疗,但不应等待静脉溶栓效果,应同时桥接血管内治疗(Ⅰ类推荐,A级证据)。
④发病6 h内适合血管内治疗的前循环大血管闭塞患者,在无静脉溶栓禁忌时,可以考虑选择替奈普酶静脉溶栓(静脉团注0.25 mg/kg,最高25 mg),而非阿替普酶,但仍需进一步的随机试验证据证实(Ⅱb类推荐,B级证据)。
⑤距患者最后看起来正常时间在6~16 h的前循环大血管闭塞患者,当符合DAWN或DEFUSE 3研究入组标准时,推荐血管内治疗(Ⅰ类推荐,A级证据)。
⑥距患者最后看起来正常时间在16~24 h的前循环大血管闭塞患者,当符合DAWN研究入组标准时,推荐血管内治疗(Ⅱa类推荐,B级证据)。
⑦发病0~12 h内的急性基底动脉闭塞患者,当符合ATTENTION或BAOCHE研究入组标准时,推荐血管内治疗(Ⅰ类推荐,A级证据)。
⑧发病12~24 h内的急性基底动脉闭塞患者,当符合BAOCHE入组标准时,推荐血管内治疗(Ⅱa类推荐,B级证据)。
⑨对于发病24 h内,伴有大梗死核心的急性前循环大血管闭塞患者,当符合ANGEL-ASPECT,RESCUE-Japan LIMIT或SELECT 2研究的入组标准时,推荐血管内治疗(Ⅰ类推荐,A级证据)。
⑩在急诊血管内治疗过程中,经筛选的串联病变(颅外和颅内血管同时急性闭塞)患者,可以考虑进行血管内治疗(Ⅱa类推荐,B级证据)。
⑪急性中等血管闭塞患者,急诊血管内治疗的获益尚不明确,经过筛选及评估风险获益比后,可慎重的选择急诊血管内治疗,但仍需进一步的随机试验证据证实(Ⅱb类推荐,B级证据)。
⑫卒中前mRS评分>1分,ASPECTS评分<3分或NIHSS评分<6分的颈内动脉或大脑中动脉M1段闭塞的患者,在谨慎评估风险获益比后,可以考虑在发病6 h内(至股动脉穿刺时间)进行血管内治疗,需要进一步随机试验证据证实(Ⅱb类推荐,B级证据)。
⑬急性缺血性卒中患者考虑血管内治疗时,推荐根据患者危险因素、操作技术特点和其他临床特征个体化选择麻醉方案,尽可能避免血管内治疗延误(Ⅱa类推荐,B级证据)。
⑭发病24 h以上的大血管闭塞患者,血管内治疗的获益性尚不明确,应结合中心实际情况,在谨慎筛选的情况下,考虑是否进行急诊血管内治疗(Ⅱb类推荐,B级证据)。
急性缺血性卒中血管内治疗术中操作及围手术期管理
急性缺血性卒中血管内治疗筛选及救治流程
结合患者的发病时间窗及影像评估结果,在排除血管内治疗禁忌证后,可参考图1操作流程实施取栓治疗。
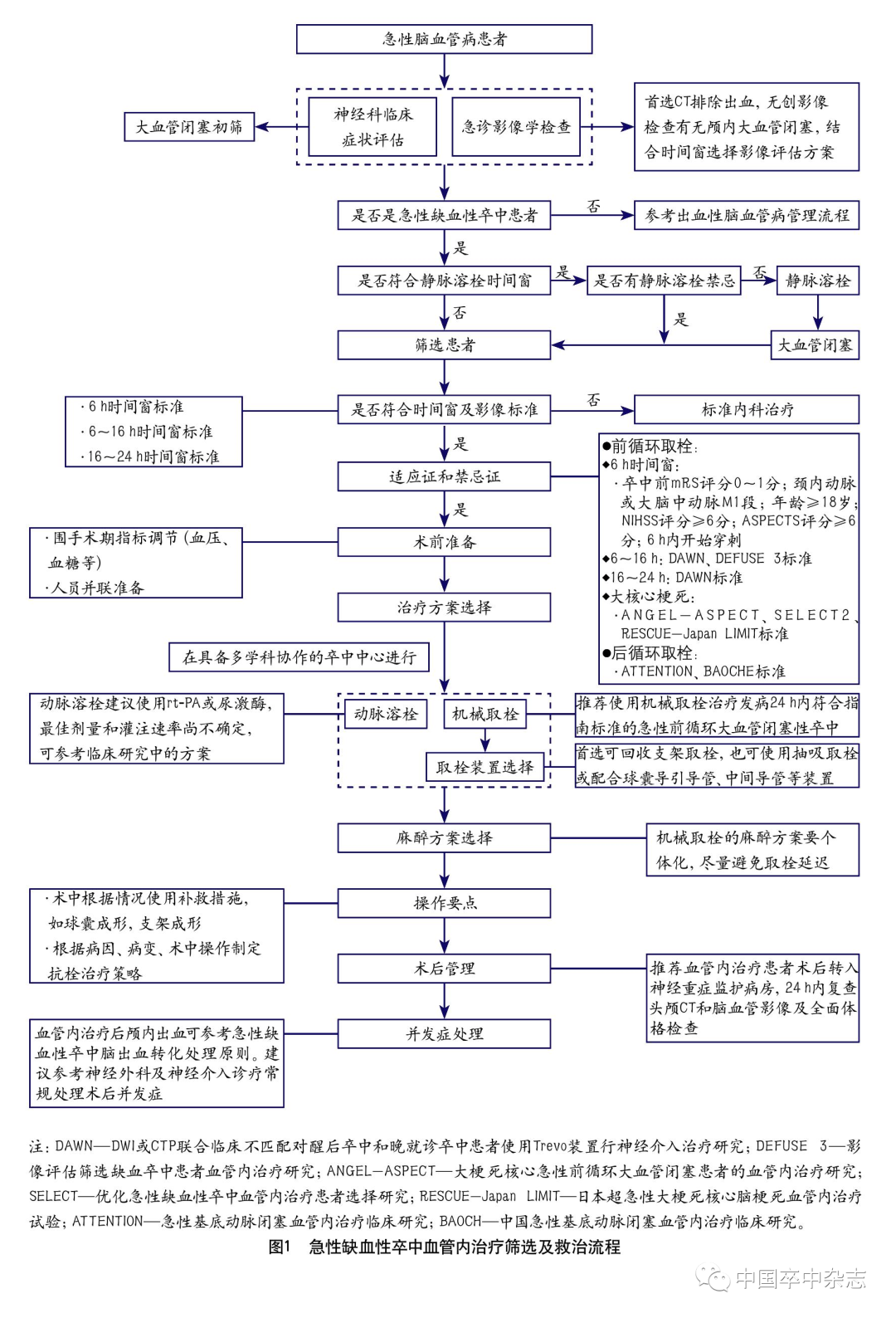
血管内治疗术前准备、术中操作、药物使用及术后评估可参考下列方案
(本方案仅供参考,请根据中心具体条件及经验实施)
①患者能够配合时选择局部麻醉以节省时间,如需要可使用清醒镇静。如估计患者使用清醒镇静在术中配合较差或由于患者的疾病情况使用清醒镇静剂高危或气道情况高危,应使用全身麻醉。术前控制血压在180/105 mmHg以下。术中肝素的使用剂量尚有争论,术中可以使用肝素盐水,但通常不肝素化,除非存在高凝状态或预期手术操作时间较长。
②股动脉穿刺后快速行颅脑DSA检查(建议5~10 min完成病变血管及能提供代偿的血管的造影),评估病变闭塞情况、侧支循环代偿及操作路径。使用球囊导引导管、6F/8F普通导引导管或90 cm长鞘管通过股动脉上行至患侧动脉。使用0.014 in(1 in=2.54 cm)微导丝配合支架微导管穿过血栓到达闭塞远端位置。用少量对比剂超选择造影确认微导管的位置。根据闭塞血管管径及中心经验,推荐:管径>3 mm选择6 mm支架;管径<3 mm选择4 mm支架,也可先用4 mm支架,无效时再用6 mm支架。用生理盐水冲洗微导管内对比剂后,将支架装置通过微导管送入。
③释放支架后造影评估支架位置及张开程度。
④支架到位后放置5 min,以使支架在血栓内完全张开。将充分张开的支架装置与微导管一起轻轻拉出体外,期间导引导管持续负压抽吸控制血流。支架张开锚定血栓后,也可在拉栓前去掉微导管,使用“裸导丝技术”提高近端抽吸效果。如联合使用抽吸导管或中间导管时建议进行双重抽吸,通过近端导引导管抽吸或球囊导引导管控制血流,远端抽吸导管或中间导管抽吸提高支架取栓效果。
⑤血管再通定义为所有可治疗血管血流达到eTICI分级≥2b50级,再通时间定义为首次血流通畅时间。
⑥病因考虑为心源性栓塞时,术后可仅用单一抗血小板药物治疗,不用双联抗血小板治疗;考虑为大动脉粥样硬化形成时,建议术后24 h排除出血转化后给予双联抗血小板治疗。
⑦如果在支架取栓后发现闭塞部位有高度狭窄(>70%),有引起闭塞的风险,可采取以下治疗计划:重复不同角度血管造影,确认该狭窄不是血管痉挛或动脉夹层造成。使用Dyna-CT排除出血,准备进行颅内粥样硬化病变的颅内血管成形术或支架成形术,以改善远端血流,降低再次闭塞风险。40%~50%的残余狭窄是可接受的。
⑧考虑动脉溶栓的患者,单纯动脉溶栓建议选择rt-PA或尿激酶,目前最佳剂量和灌注速率尚不确定。推荐rt-PA 1 mg/min,总剂量不超过40 mg,或尿激酶1万~3万IU/min,总剂量不超过100万IU。静脉溶栓后的患者,动脉溶栓时rt-PA剂量不超过30 mg或尿激酶剂量不超过40万IU。造影显示血管再通或对比剂外渗时,应立即停止溶栓。
⑨明确串联病变或原位狭窄病变,需要进行血管成形术时,可术中使用糖蛋白Ⅱb/Ⅲa受体拮抗剂(替罗非班或依替巴肽),如使用替罗非班,可首先通过静脉或联合导管内给予负荷剂量(每公斤体重0.4 μg/min)持续30 min(总剂量不超过1 mg),后静脉泵入(每公斤体重0.1 μg/min)维持24 h。如使用依替巴肽,可首先通过静脉或联合导管内推注135~180 μg/kg,继之持续静脉输注每公斤体重0.5~2.0 μg/min,维持18~24 h。术后根据CT复查结果,在停止糖蛋白Ⅱb/Ⅲa受体拮抗剂治疗前4 h给予重叠双联抗血小板治疗。术后24 h应进行MRA或CTA检查评估靶血管的开通程度。
⑩建议术后即刻使用DSA机器行CT检查,并复查头颅NCCT。术后腹股沟血管穿刺位置常规止血包扎或缝合。
⑪术后患者建议收入神经重症监护病房密切观察,给予标准内科治疗,进行至少24 h心电、血压监护,24 h内复查头颅CT和脑血管影像检查(TCD、MRA、CTA或DSA),同时进行神经系统全面体格检查(NIHSS)。
手术操作及围手术期管理推荐——指南推荐意见
①缩短发病到再灌注时间与临床预后密切相关,推荐在治疗时间窗内尽早开通血管,以早期恢复血流再灌注(eTICI分级2b50~3级)(Ⅰ类推荐,B级证据)。
②在急诊血管内治疗过程中,建议达到eTICI分级2b50~3级的血流再灌注,以提高临床良好预后率(Ⅰ类推荐,A级证据)。
③对于适合机械取栓的患者,经过仔细筛选后,首选抽吸取栓不劣于首选支架取栓(Ⅰ类推荐,B级证据)。
④在血管内治疗过程中,推荐结合患者情况慎重筛选下应用球囊导引导管或中间导管等材料以提高血管开通率(Ⅱa类推荐,C级证据)。
⑤急诊血管内治疗后,再通血管存在显著狭窄时,建议密切观察,如狭窄>70%或影响远端血流(eTICI分级<2b50级)或导致再闭塞时,可以考虑血管成形术[球囊扩张和(或)支架置入](Ⅱb类推荐,B级证据)。
⑥急诊血管内治疗时可以考虑应用血管成形、支架置入等补救措施,以使再灌注血流达到eTICI分级2b50~3级(Ⅱb类推荐,B级证据)。
⑦急诊血管内治疗时,在静脉溶栓基础上,谨慎评估风险获益比后,可以考虑对部分适合患者进行动脉溶栓,当患者不适合静脉溶栓或静脉溶栓无效且无法实施血管内治疗时,经过严格筛选后,可慎重选择动脉溶栓治疗(Ⅱa类推荐,B级证据)。
⑧急诊血管内治疗成功开通血管后(eTICI 分级2b50~3级),对部分适合的患者,在评估风险获益比后,可考虑慎重选择动脉内阿替普酶溶栓治疗(0.225 mg/kg),但仍需随机对照试验进一步证实(Ⅱb类推荐,B级证据)。
⑨血管内治疗血管恢复再灌注后,在谨慎评估风险获益比后,可以考虑将收缩压控制在140~180 mmHg,避免强化降压至120 mmHg以下(Ⅱb类推荐,B级证据)。
⑩急诊血管内治疗前给予静脉血小板糖蛋白Ⅱb/Ⅲa受体拮抗剂获益性仍不明确,在考虑病因为大动脉粥样硬化型前循环急性大血管闭塞患者中,经谨慎筛选后,术前静脉使用替罗非班可能是安全的(Ⅱb类推荐,B级证据)。
⑪ 急诊血管内治疗术中进行了球囊扩张或支架成形术的患者,经谨慎筛选后,在术中给予血小板糖蛋白Ⅱb/Ⅲa受体拮抗剂可能是安全的(Ⅱb类推荐,B级证据)。
⑫急诊血管内治疗患者,在术中给予静脉注射肝素或阿司匹林可能会增加风险,不建议在术中无选择地给药,对少数特殊患者,可在谨慎评估风险获益比后慎重选择(Ⅲ类推荐,B级证据)。
⑬对于心房颤动导致的急性缺血性卒中,急诊血管内治疗后,经谨慎评估,可以考虑在发病后早期启动抗凝治疗(Ⅱa类推荐,B级证据)。
⑭急诊血管内治疗开通血管后,不推荐扩容、扩血管治疗(Ⅲ类推荐,B级证据),血管内治疗后脑灌注不足者,可以考虑在密切监测下行扩容治疗(Ⅱb类推荐,B级证据)。
⑮血糖高于10 mmol/L时可以考虑给予胰岛素治疗,血糖低于3.3 mmol/L时可以考虑给予10%~20%葡萄糖口服或注射治疗(Ⅱb类推荐,C级证据)。
⑯血脂异常(过高或过低)均与不良预后相关,急性缺血性卒中后应积极评估血脂以指导降脂治疗及二级预防治疗(Ⅱa类推荐,B级证据)。
国家神经系统疾病质控中心脑血管病专业组专家撰稿,21篇脑梗死临床诊疗干货文章,精准提升脑血管临床诊疗能力!
华中科技大学同济医学院附属同济医院杨渊教授团队撰写17篇神经心理疾病临床干货文章,神经内科医生需要了解!
国家神经系统疾病质控中心帕金森病专家组倾力打造,2023年度帕金森病规范诊治能力提升培训!
精选CSA&TISC 2023大会热点、实用内容,分享最新进展和专家经验!
【壹生读书月】15天读书挑战圆满结束,快来看看你获得心仪的图书了吗?
洞察秋毫、知药善用—常用抗抑郁药的特点丨17天神经心理疾病诊治突破⑫
《新英格兰医学杂志》刊出报道我国专家治疗急性脑卒中一项最新策略
查看更多