查看更多
密码过期或已经不安全,请修改密码
修改密码
壹生身份认证协议书
同意
拒绝

同意
拒绝

同意
不同意并跳过





美国心脏病学会(ACC)于近期发布了“2022 ACC专家共识决策路径:降低低密度脂蛋白胆固醇的非他汀类治疗在动脉粥样硬化性心血管疾病风险管理中的作用”(2022 ACC Expert Consensus Decision Pathway on the Role of Nonstatin Therapies for LDL-Cholesterol Lowering in the Management of Atherosclerotic Cardiovascular Disease Risk)。

(译者:程忻,复旦大学附属华山医院)
5.4. 无临床ASCVD或糖尿病的成人(LDL 70~189 mg/dl)(图5)
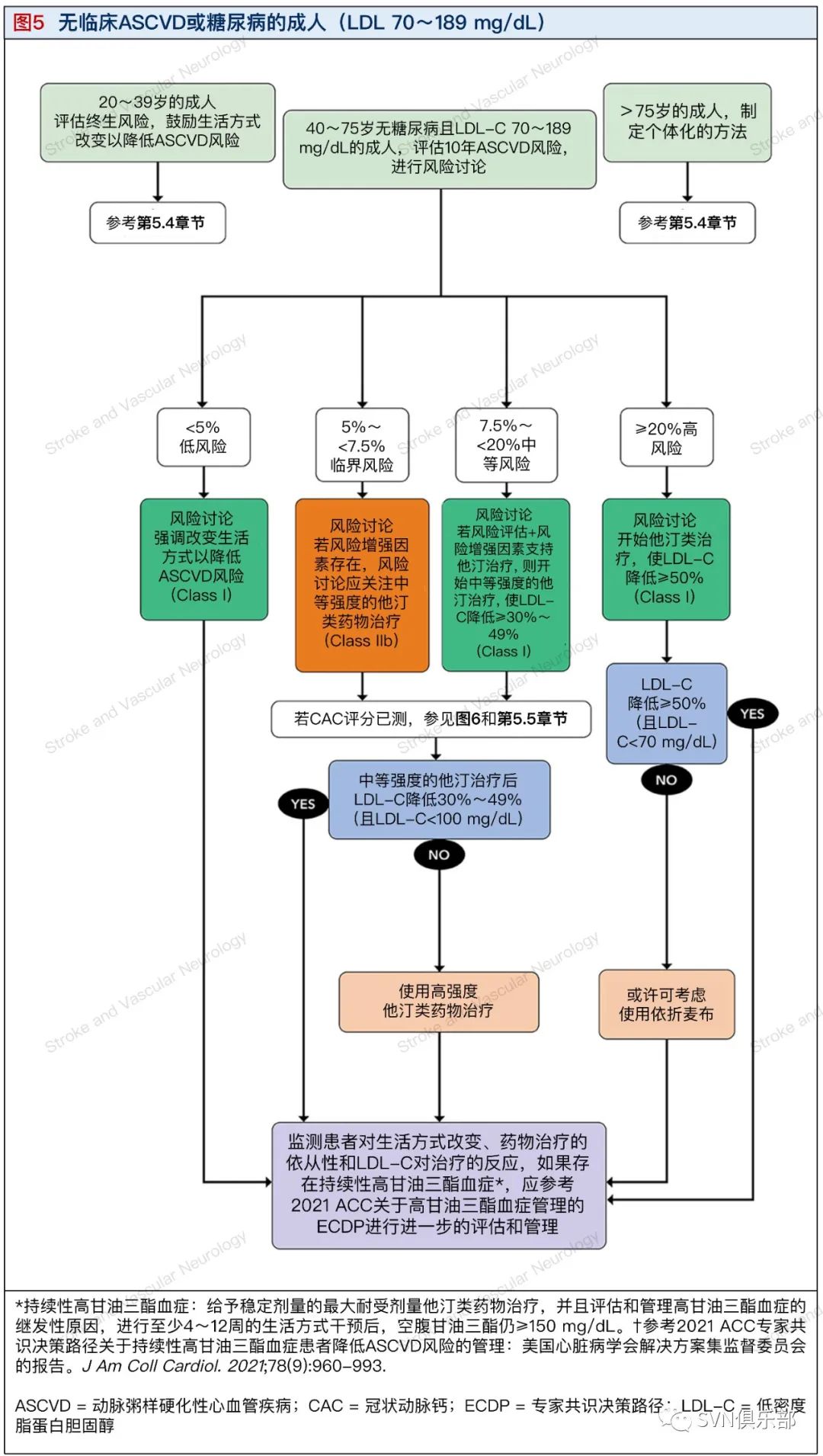
(图译者|程忻 复旦大学附属华山医院)
年龄<40岁、无ASCVD但有ASCVD危险因素的患者,由于在该年龄段范围内缺乏验证,不应考虑使用现有工具进行10年风险评估。这些患者通常具有较低的ASCVD短期风险(因为他们的年龄较小),但终生预测风险较高。在此类患者中,评估ASCVD的终生风险,并传达这些风险,以鼓励一种对心脏健康的生活方式,可能有助于降低远期的ASCVD风险。
年龄<40岁,且LDL-C值≥160 mg/dl(4.1 mmol/L)和(或)伴有早发性心血管疾病家族史的成人可获益于他汀类药物。在伴有早发性ASCVD家族史的患者中,由于Lp(a)的高遗传性及其众所周知的与较高ASCVD风险的相关性,Lp(a)的测量可能有助于确定哪些患者可能获益于早期他汀类药物的启动。对于年龄>32岁的患者,CAC评分已被证明有助于识别那些具有传统危险因素负荷或早发性心血管疾病家族史的患者。这些患者可能具有较高的远期心血管疾病绝对风险,因此更有可能获得从成年早期开始使用他汀类药物的潜在获益(参见第5.5章节)。
在2018 AHA/ACC/多学会胆固醇指南中,40~75岁无临床ASCVD或糖尿病、LDL-C 70~189 mg/dl(1.8~4.9 mmol/L)和估计10年ASCVD风险为5%~<7.5%的患者被判定为临界风险,可能从中强度他汀类药物治疗中净获益。在医患共同决策和考虑风险增强因素的情况下(参见表2),这一人群可以考虑开始中强度他汀类药物治疗。
估计10年ASCVD风险为7.5%~<20%的患者被认为处于中度风险,并发现他汀类药物治疗有净获益。基于高水平的证据,指南建议这类患者考虑使用中等强度的他汀类药物治疗。
临界风险和中度风险(估计10年ASCVD风险为5%~<20%)的患者,开始使用中强度他汀类药物,建议使LDL-C较基线降低30%~49%,且LDL-C<100 mg/dl(2.6 mmol/L)。这种程度的LDL-C的降低具有良好的耐受性,并在多项一级预防试验中显示出有效性。
如果使用中等强度他汀类药物的患者LDL-C降低不足,即LDL-C降低程度<30%或LDL-C≥100 mg/dl(或非HDL-C≥130 mg/dl),则需要进行常规临床评估和干预(参见第3.3章节)。如果患者现在已经达到了预期的治疗反应,那么理应继续目前的治疗,并继续监测患者对药物的依从性和生活方式的改变以及LDL-C对治疗的反应。
如果处于中度或中等ASCVD风险的患者使用中强度他汀类药物后,LDL-C降低程度没有达到30%~49%或LDL-C≥100 mg/dl(或非HDL-C≥130 mg/dl),指南撰写委员会建议考虑升级为高强度他汀类药物。
正如2018 AHA/ACC/多学会胆固醇指南中所指出的,一些风险较高的一级预防患者可能不希望服用他汀类药物或可能不耐受推荐的他汀类药物的治疗强度。在这类患者中,使用在RCT中已被证明安全有效地降低LDL-C的药物,无论是作为单一治疗还是与他汀类药物联合使用,或许是合理的。虽然在一级预防患者中可获得的证据有限,但可以考虑使用依折麦布。
对于依折麦布不耐受、甘油三酯<300 mg/dl(3.4 mmol/L)的患者,或者出于患者偏好,胆汁酸螯合剂(BAS)可作为可选的替代药物,但没有证据表明除他汀类药物外,BAS可净降低心血管风险。这些治疗方案的实施应经过风险讨论,而风险讨论则应审视该治疗方案的潜在获益以及耐受性和安全性问题。考虑到这一低风险人群预期的边界额外获益,专家共识撰写委员会不建议对ASCVD风险<20%的一级预防患者常规使用非他汀类药物治疗。
对于年龄在40~75岁、10年ASCVD高风险(>20%)的一级预防患者,建议考虑高强度他汀类药物治疗,实现LDL-C的降低程度达50%且LDL-C<70 mg/dl(或非HDL-C<100 mg/dl)。由于高危一级预防人群的ASCVD事件发生率相当于或者甚至超过许多二级预防人群的事件发生率,撰写委员会建议提高LDL-C降低的百分比,更低的LDL-C目标值。此外,一级预防试验已经证明了降低高危一级预防患者LDL-C水平的获益和安全性。
如果服用高强度他汀类药物的患者LDL-C降低程度不足,LDL-C降低程度<50%或LDL-C≥70 mg/dl(或非HDL-C≥100 mg/dl),则需要进行常规临床评估和干预(参见第3.3章节)。如果患者现在已经达到了预期的治疗反应,那么理应继续目前的治疗,并继续监测患者对药物的依从性和生活方式的改变以及LDL-C对治疗的反应。
在高危一级预防患者中,如果没有达到≥50%的LDL-C降低程度或LDL-C≥70 mg/dl(非HDL-C≥100 mg/dl),则可以考虑添加依折麦布。如果使用依折麦布,临床医生应继续使用最大耐受剂量的他汀类药物,并继续监测患者对药物的依从性和生活方式改变、副作用和LDL-C对治疗的反应。
鉴于有效性数据有限且成本效益较低,撰写委员会并不常规推荐在一级预防患者服用他汀类药物的基础上使用PCSK9单抗。但是,请参阅第5.5章节以获得影像学上检测到广泛亚临床动脉粥样硬化的一级预防患者中实施非他汀类药物治疗的进一步指导意见。
在年龄>75岁的一级预防患者中,患者和临床医生的讨论和决策应考虑RCT数据有限。撰写委员会建议在考虑患者治疗目标、非心血管疾病死亡的竞争风险、患者体质虚弱、对不良反应的易感性和多药治疗的背景下考虑ASCVD风险,从而在这一高度异质性人群中获得他汀类药物启动的个体水平的指导建议。
当临床医生和患者讨论中的治疗目标已经实现后,理应继续监测患者对生活方式改变、药物治疗的依从性和LDL-C对治疗的反应。如果存在持续性高甘油三酯血症,临床医生应参考2021 ACC关于高甘油三酯血症管理的专家共识决策路径(ECDP)进行进一步的评估和管理[持续性高甘油三酯血症:给予稳定剂量的最大耐受量的他汀类药物治疗,并且评估和管理高甘油三酯血症的继发性原因,进行至少4~12周的生活方式干预后,空腹甘油三酯仍≥150 mg/dl(1.7 mmol/L)]。
(译者:郑华光,首都医科大学附属北京天坛医院)
5.5. 将亚临床动脉粥样硬化成像纳入无临床ASCVD或糖尿病或LDL-C≥190 mg/dl的成人的风险评估和治疗(图6)
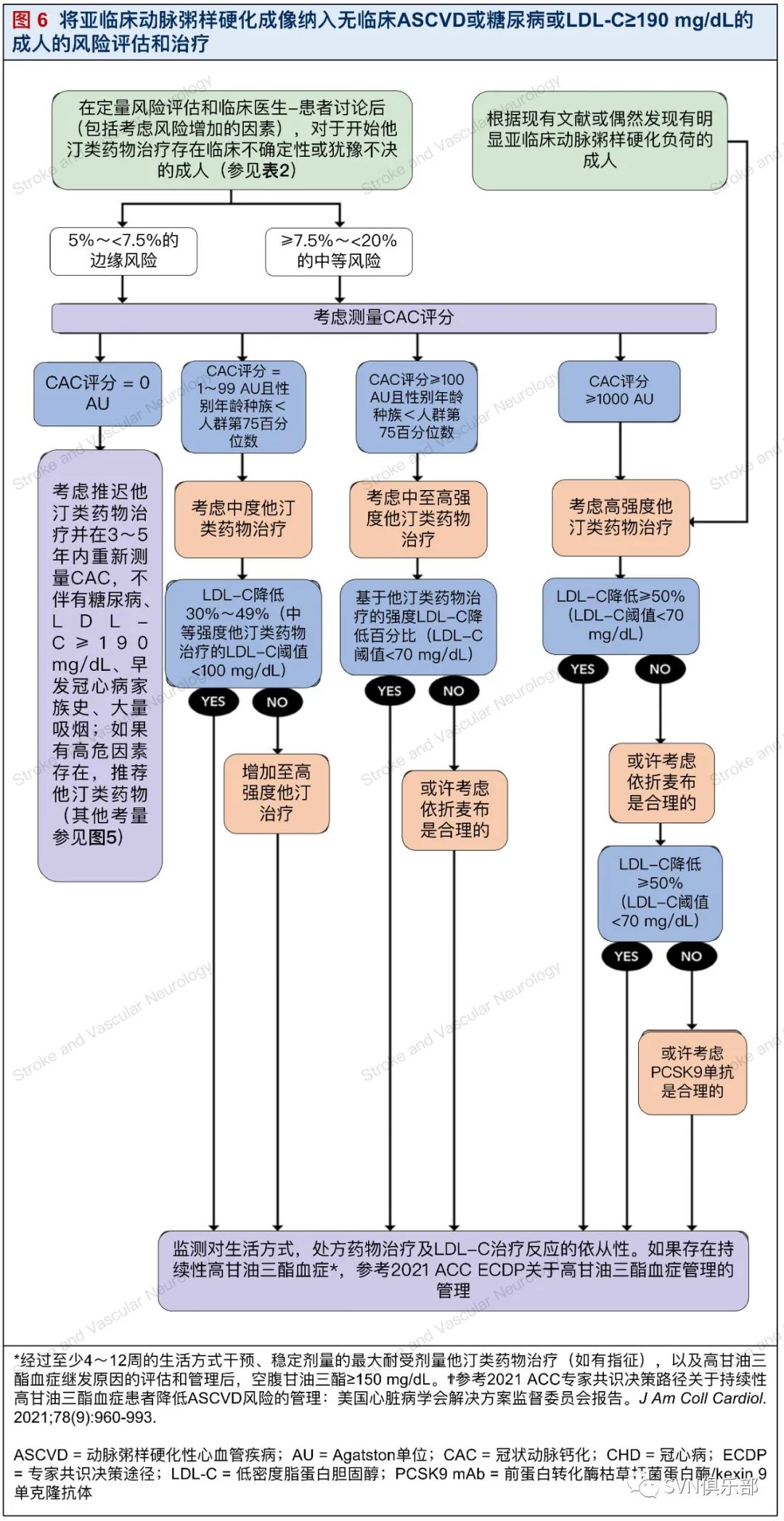
(图译者|郑华光 首都医科大学附属北京天坛医院)
对于10年ASCVD风险在7.5%~<20%且没有ASCVD或糖尿病,同时LDL-C浓度在70~189 mg/dL的40~75岁成人,特别是在伴有高危因素的情况下,2018 ACC/AHA多学会胆固醇指南建议启动中或高强度的他汀类药物治疗。
对于10年ASCVD风险在5%~<7.5%之间,有额外危险因素的上述人群中,开始中等强度的他汀治疗可能是合理的。在临床医生-患者讨论期间,如果仍然不确定是否需要启动他汀类药物治疗,此时冠状动脉钙化(CAC)评分可以改善风险区分和重新分类,对临床决策是有益的。因为获益低,不常规推荐CAC评分用于10年ASCVD风险<5%的患者;同时,因为缺乏有意义的风险下调重新分类,CAC亦不对于推荐用于风险>20%的患者,即使他们CAC评分是0 AU。
对于10年预测风险在5%~<20%之间和CAC评分是0 AU的患者,在没有糖尿病、LDL-C≥190 mg/dl、早发冠心病家族史、目前吸烟等情况下,推迟他汀类药物治疗并在3~5年内使用CAC重新评定风险是合理的。
对于CAC评分为1~99 AU且小于相应年龄、性别和种族人群的75%分位,中等强度的他汀类药物治疗是合理的。如果患者LDL-C减少幅度<30%或者LDL-C>100 mg/dl,可以考虑逐步增加到高强度他汀治疗。
来自MESA(动脉粥样硬化多种族研究)的数据表明,CAC评分>100 AU或≥相应年龄、性别、种族75%分位,等同于用Kaplan-Meier计算的ASCVD事件的10年累积发生率>7.5%,这一研究支持启动中或高强度的他汀类药物治疗。
由于ASCVD风险与成人的CAC成线性增加,因此没有公认的“高”或“非常高”风险的绝对评分。然而,对于基线临界或中等预测风险患者,CAC评分>300 AU(如MESA)、>400 AU(如Heinz Nixdorf的回顾性研究)或高于其年龄/性别/种族组的第75百分位数,与明确的风险向上重新校准有关。因此,可以考虑开始或滴定到高强度他汀类药物治疗。对于高危患者,接受最大耐受剂量他汀类药物治疗且LDL-C较基线降低<50%或LDL-C≥70 mg/dl,可考虑加用依折麦布。
对于CAC评分为1000 AU的患者,来自CAC联盟和MESA的数据表明,未接受基线他汀类药物治疗的个体的年度临床ASCVD事件发生率非常高(每100人年3.3例)。基于这些个体的高ASCVD风险,如果最大耐受剂量的他汀类药物和依折麦布治疗导致LDL-C的降低不足,即LDL-C降低<50%或LDL-C≥70 mg/dl,可考虑添加PCSK9单抗。由于缺乏针对这些药物的心血管预后试验,撰写委员会尚未就使用贝派地酸或英克西兰提供建议。
在非接触式计算机断层成像中偶然发现CAC增强了ASCVD风险预测。美国心血管计算机断层扫描学会(SCCT)和美国胸部放射学会(STR)指南为所有胸部CT扫描的CAC(轻度、中度、重度/严重度)至少在定性解释上提供了I类建议。中度或重度钙化的存在通常与CAC评分>100 AU相关,这是他汀类药物获益的基于指南的指征。在许多情况下,可以重新解释非接触式计算机断层成像扫描以量化CAC评分以帮助决策。
当开始他汀类药物治疗前,基线CAC评分为零时,一些研究人员倾向于在5~10年后重新测量CAC。然而,在已经接受他汀类药物治疗的患者中,连续测量CAC的效用已减弱。尽管他汀类药物与整体冠状动脉粥样硬化体积的缓慢进展和高危斑块特征的减少有关,但它们会增加斑块密度,从而增加CAC评分。他汀类药物引起的Agatston CAC评分升高通常是适度的,非常高的CAC评分(例如>400或>1000)仍应解释为广泛的动脉粥样硬化和及时积极的预防性治疗的指征。
当临床医患讨论中的治疗目标已经实现时,继续监测对生活方式改变、药物治疗和治疗的LDL-C反应的依从性是合理的。如果存在持续性高甘油三酯血症(空腹甘油三酯≥150 mg/dl),临床医生应参考2021 ACC ECDP关于高甘油三酯血症管理的进一步评估和管理。
(译者:谭泽锋,佛山市第一人民医院)
5.6. 能出现他汀相关不良反应的成人(图7)
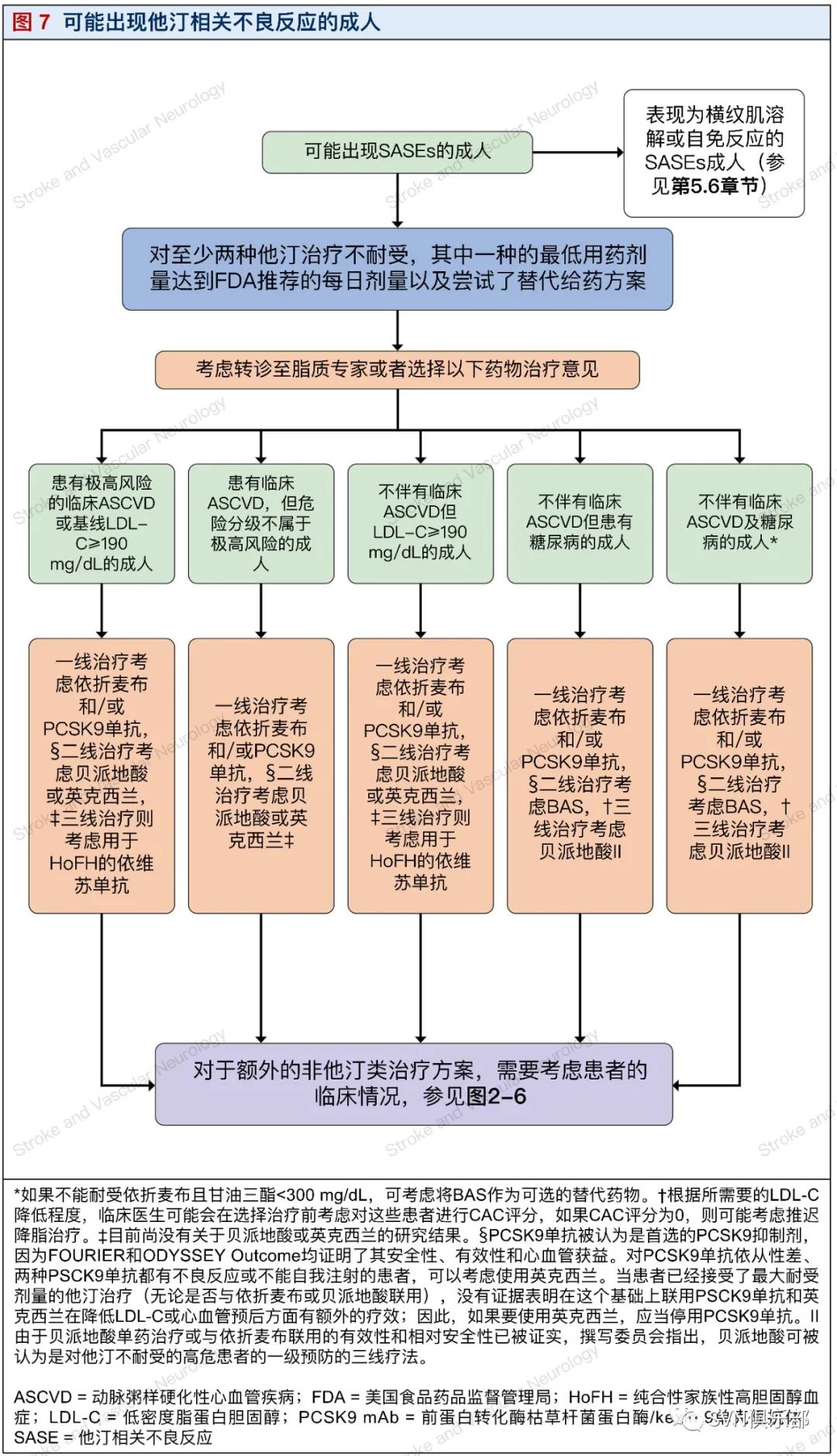
(图译者|谭泽锋 佛山市第一人民医院)
对他汀类药物相关性不良反应(SASEs)进行系统性评价对在循证医学证据下鼓励和推广他汀治疗至关重要。在临床实践中最常见的SASEs是他汀引起的肌肉相关症状,可发生于5%~20%的患者中。强烈建议对于符合他汀类药物循证指南标准的SASEs患者避免完全停用他汀类药物治疗。
SAMSON(Self-Assessment Method for Statin Side-effects Or Nocebo)研究发现,因SASEs而停用他汀的患者中,90%药物相关副反应可归因于安慰剂。这个结果表明,服药的行为可能会触发预期的不良反应(“nocebo”效应)。临床医生应努力找到患者能够耐受的最接近指南推荐的他汀类药物剂量,并加强与患者沟通,帮助其了解症状的自然病史和严重程度。
尽管在服用他汀期间可能会出现他汀相关的肌肉症状,但真正完全的他汀不耐受并不常见。仔细询问病史有助于确定患者的症状是否与他汀不良反应相符合,他汀所引起的肌肉症状往往表现为近端大腿肌群的对称性疼痛或无力。此外,必须要排除可以引起肌肉症状的其他原因(例如甲状腺功能减退、维生素D缺乏、近期大量运动),还要考虑可能引起全身他汀暴露增加的药物间相互作用。一些女性、亚裔和老年患者,出现他汀相关的肌肉症状的风险可能会增加。但是,这些患者可能能够耐受较低的他汀强度、他汀替代类药物或替代剂量的策略。
治疗SASEs的方法应该包括停止他汀治疗,直到症状缓解,然后恢复用药以验证他汀与肌肉症状的相关性。尽管目前缺乏被普遍接受的他汀不耐受的定义,但大多数专家建议的他汀不耐受表现为,患者出现无法忍受的肌肉症状,停用他汀后症状消失,并在患者曾使用过至少2种(最好是3种)他汀,且最好是通过不同途径代谢的具有不同亲脂性/亲水性的他汀(其中一种他汀的处方剂量为最低有效剂量),问题仍无法解决。
亲水性他汀主要有瑞舒伐他汀和普伐他汀,而亲脂性他汀主要包括辛伐他汀、氟伐他汀、匹伐他汀、洛伐他汀和阿托伐他汀。尽管尚无随机对照试验的证据,也没有得到FDA批准,他汀替代治疗可能包括隔天给药、给予半衰期较长的他汀(阿托伐他汀或瑞舒伐他汀)、摇摆剂量(将40 mg/天的剂量减少到40 mg/天和20 mg/天交替服用)或减少剂量(从40 mg/天减少到20 mg/天)。大多数曾经经历过SASEs的患者在减量服用同种他汀或更换另一种他汀后,基本能够耐受。
在SASEs患者群体中,如未对SASEs进行系统和严格的评估和论证,非他汀类药物的治疗方案不被认为是基于证据的他汀治疗替代方案。对合并可能SASEs的ASCVD患者,若患者曾经历了至少2种(最好是3种)他汀治疗失败,且其中一次尝试为最低有效剂量或替代剂量的他汀治疗,或者在最大耐受剂量他汀治疗下,LDL-C或non-HDL-C的下降不理想,依折麦布或PCSK9单抗可作为一线非他汀治疗(参见图7),两种药物的选择取决于患者的具体情况。可以选择的二线治疗包括贝派地酸和英克西兰。使用PCSK9单抗出现无法耐受的不良反应或不能自我注射,从而导致依从性较差的患者可选择英克西兰。
目前尚无循证证据或合适的机制证实联合应用PCSK9单抗和英克西兰在降低LDL-C或心血管结局方面有额外获益。因此,如果要使用英克西兰,应停用PCSK9单抗。在患有ASCVD或基线LDL-C≥190 mg/dL的患者中,如果患者接受了最大耐受剂量他汀治疗(无论是否合用依折麦布)后,LDL-C仍未达标,可考虑使用英克西兰,且将患者转诊至脂质代谢专家。
对于LDL-C≥190 mg/dL的患者,无论患者是否合并ASCVD,若患者曾经历了至少2种(最好是3种)他汀治疗失败,且其中一次尝试为最低有效剂量或替代剂量的他汀治疗,或者在最大耐受剂量他汀治疗下,LDL-C或non-HDL-C的下降不理想,可以考虑将依折麦布或PCSK9单抗作为一线非他汀治疗方案(参见图7)。
二线治疗则可以从贝派地酸和英克西兰中选择。无法耐受PCSK9单抗不良反应或依从性较差,或不能自我注射的患者,可以考虑使用英克西兰。当患者已经接受最大可耐受剂量他汀治疗(无论是否合用依折麦布和贝派地酸),尚无循证证据或合适的机制证实联用PCSK9单抗和英克西兰在降低LDL-C或心血管结局方面有额外获益;因此,如果要使用英克西兰,应停用PCSK9单抗。
在LDL-C≥190 mg/dl的患者中,如果患者接受了最大耐受剂量他汀治疗(无论是否合用依折麦布)后,LDL-C仍未达标,可以考虑使用英克西兰,且将患者转诊至脂质代谢专家。对于患有HoFH的患者,可以考虑三线治疗方案,包括洛米帕特、依维苏单抗或LDL-C单采,但这应该在脂质专家的监护下进行治疗。
对于不伴有ASCVD、HeFH及可能SASEs的HoFH患者,首选的一线非他汀类治疗方案应为依折麦布(参见图7)。
应注意的是,CAC评估对于那些合并SASEs且需要进行一级预防的患者特别有用。对于已经明确处于临界或中风险的SASEs患者,CAC评分为0 AU可能会支持推迟降脂治疗的决定(前提是患者没有糖尿病、大量吸烟或有强烈支持降脂治疗的家族史)。相反,对于CAC评分为100 AU或75百分位数的患者,应加强寻找循证证据支持的能够降低LDL-C的策略,以降低此类患者ASCVD风险。
2018 ACC/AHA/多学会胆固醇指南不建议常规测量肌酸激酶和转氨酶水平,因为它们尚未被证明有用。接受他汀类治疗的患者很少在几个月后出现近端肌肉无力和肌酸激酶升高。在肌肉活检中发现抗羟甲基戊二酰辅酶A还原酶自身抗体阳性和(或)坏死性肌病可用于诊断他汀类药物相关性自身免疫性肌病。被诊断为他汀相关的自身免疫性肌病的患者通常需要进行长期免疫抑制治疗,此类患者不应再次接受他汀治疗。对这些患者的治疗可能包括PCSK9抑制剂或依折麦布(参见图7)。
他汀类诱导的横纹肌溶解是一种极其罕见的疾病(发病率1.6/100000每人年),这种情况下肌肉的破坏引起肌酸激酶和肌红蛋白的大量释放,导致肌红蛋白尿和急性肾功能衰竭。他汀诱导的肌病和/或横纹肌溶解相关的危险因素包括年龄、性别、糖尿病、肾脏损伤、心血管疾病、同时服用某些相互作用的药物(如吉非罗齐)以及编码肝脏特异性转运蛋白的SLCO1B1基因突变。对于有明确的他汀治疗适应证但曾经历严重他汀诱导的肌肉症状或横纹肌溶解的患者,应该考虑非他汀类治疗(参见图7)。
5.7. 特殊人群
症状性心力衰竭患者、终末期肾脏疾病需长期血液透析的患者以及计划或正在怀孕的患者需要个体化用药管理。
5.7.1. 症状性心力衰竭患者
现有的证据对于症状性心力衰竭患者是否应接受他汀治疗的回答是模棱两可的,因为这类患者通常被排除在RCT以外。CORONA(Controlled Rosuvastatin Multinational Trial in Heart Failure)研究和GISSI-HF(Gruppo Italiano per lo Studio della Sopravvivenza nell’Infarto Miocardico Heart Failure)研究直接探讨了他汀在症状性心力衰竭和左心室射血分数下降的患者群体的疗效。遗憾的是,两个试验都没有发现主要终点事件或者次要终点事件的减少。然而,这两项试验都使用了低剂量的瑞舒伐他汀(10 mg/天),并且没有提供证据表明在这种情况下高剂量的他汀类治疗的潜在获益。值得注意的是,两项试验中,无论随机的情况如何,受试者都有很高的全因死亡率,这表明存在很高的竞争风险。
随后对这些试验进行的个体病例数据荟萃分析也考虑了死亡的竞争风险,结果显示他汀能够使缺血性病因引起的心力衰竭患者的急性心肌梗死发生率降低19%,这促使了2018 AHA/ACC/多学会胆固醇指南修订了对这些患者的建议。基于上述证据,撰写委员会判断,将他汀类药物用于因缺血性病因导致的症状性心力衰竭患者是合理的,因为这些患者有足够长的预期生存时间(如3~5年或更长时间),能够从他汀治疗中获益。
一项关于IMPROVE-IT的事后分析筛选出了包括心力衰竭在内的9个临床变量,对ACS患者在他汀的基础上加用依折麦布获益的可能性进行预测。因此,对于合并ASCVD和心力衰竭病史的患者,在接受最大耐受剂量他汀治疗的条件下,如果LDL-C下降不达标,加用依折麦布可能是合理的。
对ACS患者的事后分析显示,PCSK9单抗阿莫罗布单抗(alirocumab)未能使得心力衰竭患者的主要不良心脏事件减少,并与非致死性心肌梗死增加有关。基于这个假说的研究成果,合并ASCVD和缺血性病因引起的NYHA Ⅱ~Ⅲ级心力衰竭的患者的二级预防治疗应遵循高风险ASCVD患者他汀应用原则,这种情况下不推荐使用PCSK9单抗(参见图2A)。
NYHY Ⅱ、Ⅲ或者Ⅳ级的心力衰竭患者以及最近已知左心室射血分数<30%的患者被排除在英克西兰研究中;因此,缺乏英克西兰在心力衰竭患者群体的用药证据。同样,研究贝派地酸治疗ASCVD患者的CLEAR Outcomes试验也排除了严重心力衰竭的患者。
在此类患者中是否使用其他的非他汀类药物的决策上,应充分考虑患者的预期寿命和在其他合并症的背景下,潜在的净临床获益。
5.7.2. 长期血液透析患者
2018 AHA/ACC/多学会胆固醇指南将未进行透析的CKD患者列为ASCVD的高危组,可能值得为患者考虑应用非他汀类药物,如依折麦布,以达到更低的LDL-C水平(参见图2A)。同样,没有接受透析且没有ASCVD的CKD患者,有着比普通人群更高的风险(参见图4和图5),可以从纳入了他汀作为一级预防的治疗方案中获益。
与症状性心力衰竭患者的情况类似,对于需要长期进行血液透析的患者,他汀和非他汀类治疗的最佳方式仍不清楚。
SHARP试验(Study of Heart and Renal Protection)随机纳入了CKD患者(其中3,023例患者接受长期透析);Aurora试验(一项在常规血液透析患者中评价瑞舒伐他汀在的应用研究,对患者生存结局和心血管意外进行了评估);以及4D研究(德国糖尿病透析死亡研究)均发现,在接受长期血液透析患者的极高的全因死亡率背景下,长期血液透析对患者血管性事件方面没有明显的益处。对于计划接受肾移植或预期存活时间更长的患者,他汀的应用与否,需要个体化的方案。
因此,对ASCVD患者进行长期透析,特别是血液透析的方案应该个体化。这个患者群体是否接受他汀或非他汀类药物的治疗,应当结合患者预期生存时间和合并症的情况充分考虑潜在临床获益,慎重作出临床判断。对于被判断为具有潜在正收益的患者,以及可能从合用非他汀类药物中获益的患者,可以采用图2B中的工作流程进行判断,但该方法不适用于PCSK9单抗,目前仍不能对PCSK9的用药提出建议。
两项对PCSK9单抗的研究,分别研究了依洛尤单抗(FOURIER)以及阿莫罗布单抗(ODYESSY结局),均排除了重度CKD患者。然而,FOURIER研究的亚组分析显示,肾功能保留(HR:0.82;95%CI:0.71~0.94)、CKD 2期(HR:0.85;95%CI:0.77~0.94)和CKD 3期(HR:0.89;95%CI:0.76~1.05)的主要终点相对风险降低程度相似;Pint=0.77。在CKD组中,依洛尤单抗在降低LDL-C水平、相对临床疗效和安全性方面与安慰剂类似。而在减少心血管死亡、急性心肌梗死和卒中等事件方面,依洛尤单抗在CKD组中展出了强大的效果。
英克西兰的Ⅰ期和Ⅱ期临床研究已经完成,结果显示对肾功能正常和受损的患者有着类似的药效学效应和安全性。但是,英克西兰的Ⅲ期临床研究中没有CKD患者的数据。
5.7.3. 计划妊娠(或妊娠期)患者
对于育龄女性,尤其是伴有高危因素的育龄女性,治疗高胆固醇血症以降低ASCVD风险具有较大的挑战性。一般而言,建议接受他汀治疗的女性使用有效的避孕方法,在计划妊娠、妊娠和哺乳期间应停止他汀治疗。
然而,2021年7月,FDA要求修订关于在妊娠期间使用他汀类药物的信息,删除了他汀类药物对于妊娠期的禁忌。由于他汀的获益可能包括在伴有极高风险的一小部分孕妇中预防了严重或潜在的致命事件,因此禁止所有孕妇服用他汀可能并不合适。故而,医疗保健专业人员和患者可能会根据获益和风险做出个体化决策,特别是对于那些心脏病发作或卒中高风险人群。包括纯合子家族性高胆固醇血症患者和ASCVD患者。
LDL-C≥90 mg/dl的绝经前不伴有ASCVD的女性通常患有潜在的遗传性血脂紊乱,尤其是HeFH。目前正在使用降脂药物进行ASCVD一级预防的育龄女性,若有妊娠计划,至少在尝试妊娠的1个月(最好是3个月)前停用相关药物治疗(如果需要,胆汁酸螯合剂除外),若已经妊娠,则应立即停止药物治疗。值得注意的是,接受胆汁酸螯合剂治疗的孕妇应该监测维生素K缺乏症。在结束母乳喂养后可恢复降脂治疗。
对于患有糖尿病或10年ASCVD风险升高的患者,若有妊娠计划或已经妊娠,应立即停止降脂治疗,并在妊娠期间监测LDL-C和甘油三酯水平(LDL-C和甘油三酯进行性升高是妊娠期间的正常生理现象),同时改变生活方式以降低风险。
经评估确定为极高风险的包括多种危险因素和(或)HoFH的已确诊临床ASCVD的患者,在妊娠期间应主动向医疗专业人员咨询治疗方案(包括他汀在内)。这些患者还进行强化生活方式调整的咨询,并强烈建议转诊至脂质专家和注册营养师/注册营养师和营养学家。
尽管有观点认为他汀对胎儿存在伤害,但最近的大型观察性研究尚未证实他汀对母亲或胎儿有害的证据。普伐他汀预防高危孕妇先兆子痫的安全性一直在研究中。已知他汀类药物具有多种作用机制,可减轻炎症和氧化应激,增加血管生成,抑制凝血级联反应和保护内皮。临床试验目前正在进行中,目的是确定亲水性他汀类药物是否可用于预防高危女性的先兆子痫。
只有当潜在获益超过对胎儿的伤害时,才建议在妊娠期间使用依折麦布。目前尚没有足够的关于孕妇使用依折麦布的对照研究。
根据目前的证据显示,在确定怀孕时应停止使用贝派地酸,除非治疗的潜在获益超过对胎儿的潜在风险。目前尚无关于孕妇使用贝派地酸的数据,以评估与药物相关的重大出生缺陷、流产或不良母婴结局的风险。目前尚没有关于母乳或动物奶中是否含有贝派地酸的信息,也没有关于贝派地酸对母乳喂养婴儿的影响或该药物对牛奶生产的影响的信息。
根据动物生殖研究的数据,妊娠患者使用依维苏单抗可能会对胎儿造成伤害。现有的人类数据不足以评估与药物相关的重大出生缺陷、流产或不良母婴结局的风险。
贝派地酸是一种免疫球蛋白G4单抗,已知免疫球蛋白可以穿越胎盘屏障;因此,贝派地酸具有从母体转运至发育中的胎儿的潜力。建议在启动贝派地酸治疗之前进行妊娠测试。在治疗期间以及在最后一剂贝派地酸后至少5个月内,使用有效的节育方法。没有关于使用贝派地酸后母乳喂养对婴儿的影响或对产奶量的影响的数据。
建议在确定妊娠时停用英克西兰。作为选择,应考虑个体化患者正在进行的治疗需求。根据现有的数据和英克西兰的作用机制,孕妇服用英克西兰时,可能会对胎儿造成伤害。目前尚没有对孕妇使用英克西兰进行药物相关风险评估的数据,这些风险包括重大出生缺陷、流产或不良母婴结局。没有关于母乳中是否存在英克西兰的信息,它对母乳喂养的婴儿的影响,或者它对母乳产生的影响也尚不清楚。
出于对胎儿安全性的考虑,不建议将洛美他派用于妊娠期HoFH患者。目前尚无妊娠期使用PCSK9单抗安全性和有效性数据。撰写委员会建议考虑对患有HoFH的孕妇和重度HeFH患者以及接受生活方式治疗LDL-C≥300 mg/dl的患者进行LDL单采。当FH、ASCVD和妊娠患者LDL-C≥190 mg/dl时,可考虑进行LDL单采。
5.7.4. 基于种族/民族的限制
2018 AHA/ACC/多学会胆固醇指南指出,临床医生基于可能影响ASCVD风险的种族和民族特征进行考虑,并相应地调整他汀类药物治疗的强度是合理的。虽然种族和民族是社会结构,但具有来自某些疾病的遗传背景的个体可能伴有不同的风险。
据报道,日本人、华人、马来西亚人和亚裔印度血统人群相较于白人(典型的欧洲血统),瑞舒伐他汀血浆水平更高。日本一项大型开放标签一级预防试验表明,低强度普伐他汀(10~20 mg/每日)与安慰剂相比,ASCVD风险降低。
REAL-CAD(日本稳定型冠状动脉疾病患者中高剂量对比低剂量匹伐他汀)试验首次证明,与低剂量他汀治疗相比,高剂量他汀治疗在亚洲人群中存在CV结局获益。在这项前瞻性、多中心、随机、开放标签、盲法终点研究中,13054例日本患者被分配至高剂量(4 mg/d)和低剂量(1 mg/d)匹伐他汀组。高剂量匹伐他汀显著降低了这些稳定型冠状动脉疾病患者的心血管事件。
2018 AHA/ACC/多学会胆固醇指南指出,与非西班牙裔/拉丁裔美国人和黑人/非洲裔美国人对他汀类药物剂量的敏感性没有差异。尽管已发表的研究报道了依折麦布、阿利西尤单抗和依洛尤单抗降低LDL-C的效果,无论种族/民族如何,在这些研究中,少数民族的代表性明显不足。因此,本文件中提供的对不同种族标准个体使用所有他汀类药物补充疗法的普遍性仍然具有不确定性。
5.7.5. 伴有器官移植术既往史的患者
伴有实体器官移植病史的患者的血脂异常管理可能特别具有挑战性。这些患者群体使用的许多免疫抑制药物均与血脂异常有关(例如,总胆固醇、LDL-C、VLDL-C、甘油三酯和HDL-C的升高)。他汀类药物是这些患者LDL-C治疗的一线治疗方法。
本ECDP中讨论的非他汀类药物或可提供额外的LDL-C降低;然而,在这个患者群体中,它们的使用尚没有得到充分的研究。在接受实体器官移植的患者选择降脂治疗时,应考虑与免疫抑制药物结合的潜在药物。
与这些药物相互作用的机制通常是多方面的,包括涉及调节细胞色素P450酶和药物代谢和消除的转运体系统。某些药物组合需要避免,有些需要调整剂量,有些需要仔细监测。更全面的指导,读者可参考最近一篇关于实体器官移植受者血脂异常管理的综述文章,以及最近对他汀-药物相互作用的总结,还有对常见心血管药物治疗剂量限制的建议,包括免疫抑制治疗。
5.7.6. 其他特殊人群
对其他特殊人群,或者伴有特殊合并症或疾病的患者的详细建议超出了本文的范围,且目前几乎没有任何数据能够对这些情况提出指导建议。因此,在这种情况下,撰写委员会呼吁临床医生根据每位患者的具体情况,结合患者偏好,充分考虑他汀和非他汀类治疗潜在的获益和危害,进行个体化讨论和决策。
6. 结 论
自2018 AHA/ACC/多学会胆固醇指南发布以来,一些较新的非他汀类药物已经证明了其降低LDL-C的疗效,已获得FDA批准,并可用于高危患者的管理。关于真实世界样本中高风险群体和结局的额外数据也允许对既往的指导建议进行改进。贝派地酸和英克西兰的大型随机对照心血管结局试验正在进行中。这导致了关于现有非他汀类药物治疗作用的专家指导的差距,而该ECDP解决了目前在降低LDL-C以减少ASCVD风险方面的差距,并提供了基于2013 ACC/AHA和2018 AHA/ACC/多学会胆固醇指南建立的证据基础上的建议。
这些流程肯定了指南中确定的基于患者管理的证据,并假设患者目前正在服用或曾试图服用他汀类药物,因为这是最有效的初始治疗方法。这些建议试图针对那些指南未涉及的情况,为临床医生和患者提供有关使用非他汀类药物治疗进一步降低ASCVD风险的实践指导,直到科学证据基础的扩增以及降低ASCVD风险的新型药物心血管结局试验的完成。

来源:SVN俱乐部
转载已获授权,其他账号转载请联系原账号
引起心梗脑梗的10个因素,3个不可改变,7个可以改变,看看都有哪些?
发现斑块或心肌缺血,就吃阿司匹林吗?周医生教你正确使用阿司匹林
正在吃抗凝或抗血小板药物者,手术期间该如何管理? 美国胸科医师学会指南
胆固醇控制正常后他汀可以减量或者停药吗?胆固醇会不会降得太低?会不会有危险?
查看更多