查看更多
密码过期或已经不安全,请修改密码
修改密码
壹生身份认证协议书
同意
拒绝

同意
拒绝

同意
不同意并跳过





作者:广东省人民医院 陈鲁原
高血压是怀孕期间遇到的最常见的医学问题,使多达10%的孕妇孕期复杂化。妊娠期高血压疾病(hypertensive disorders in pregnancy,HDP)是世界范围内与妊娠相关的孕产妇和胎儿发病和死亡的主要原因之一。轻度HDP占妊娠高血压的大多数(80%),这增加了她们患子痫前期的风险,并对母亲和婴儿产生一系列负面影响。不仅如此,受影响的女性在以后的生活中患心血管疾病(CVD)的风险也会增加,且与传统的CVD危险因素无关。
在美国,从2000年到2009年,HDP的发病率增加了67%,这是由于首次怀孕妇女的年龄增大,以及肥胖和其他心脏代谢危险因素的发病率增加。随着我国生育政策的调整,HDP的患病率也在持续增长。
通常将妊娠高血压按血压的水平分为两级。轻度:SBP 140~159 mmHg和(或)DBP 80~109 mmHg;重度:SBP≥160 mmHg和(或)DBP≥110 mmHg。血压水平≥160/110 mmHg与胎盘早剥、胎儿宫内生长受限的风险和卒中风险增加相关,因此被认为是妊娠期重度高血压的诊断阈值。
虽然对于重度高血压孕妇的治疗已达成共识,但对于轻度高血压孕妇的治疗仍未明确。
受局限的既往研究
对于是否应该治疗轻度HDP一直不明确。这是由于妊娠期间是否降压治疗需要在控制母体血压及胎儿药物暴露危害之间权衡利弊,临床医生对此十分谨慎,研究数量不多,样本量较少,缺乏高质量的随机对照研究,缺少降压获益和安全性的可靠研究结果。
由于妊娠期间降压治疗持续时间相对较短,妊娠高血压研究的终点通常不是心血管事件或CVD死亡的结局,而是采用其他的临床结局如重度高血压、子痫前期的发生率、早产、小样儿等。重度高血压被认为是一个有效的替代结局指标,与孕产妇、胎儿和新生儿不良结局相关。
既往19项试验、2409例研究对象的荟萃分析结果表明,降压治疗可将HDP日后发展为严重高血压的风险降低50%。
而另一项包括22项试验、2702例研究对象的荟萃分析结果表明,降压治疗不能明显降低子痫前期的风险。同样,在婴儿死亡、早产、小样儿的风险方面,降压治疗与对照组比较都无明显的差异。
这些基于小样本研究的荟萃分析结果,不足以支持对妊娠期轻度高血压的孕妇积极降压治疗,由此成为争论的焦点。
2015年发表的CHIPS(control of hypertension in pregnancy study)是一项随机、开放的国际多中心试验,纳入981例轻、中度HDP的单胎孕妇;其中高血压患者占2/3,妊娠期高血压患者占1/3;黑人占比12.5%。随机分组时的平均胎龄为24周,入组时的平均体重指数为31 kg/m2,两组之间的人群基线特征无明显差。治疗时长为13周。
CHIPS对比了严格控制血压(DBP≤85 mmHg)和宽松控制血压(DBP≤100 mmHg)之间的妊娠结局差异。CHIPS的主要复合终点为流产、出生后28天内新生儿高级护理超过48 h。
研究结果显示,与血压宽松控制组相比,孕产妇主要终点事件相似(3.7%对2.0%),但重度高血压(⩾160/110 mmHg)在“宽松控制”组中的发生率更高(40.6% 比27.5%),血压严格控制组平均血压更低(138.8/89.9 mmHg 对133.1/85.3 mmHg)。
CHIPS研究结果表明,对于轻中度妊娠高血压患者,严格控制血压并不能降低主要复合终点,但可以降低孕妇发展为重度高血压的风险。
CHAP研究
2022年4月2日在ACC.年会上公布并同时在新英格兰医学杂志上发表的CHAP(control of hypertension in pregnancy study)研究,其结果证明,对妊娠期轻度高血压进行治疗与只对严重高血压进行治疗,前者有更好的妊娠结局。而且还发现,治疗轻度高血压并不会增加小于胎龄儿出生的风险。由此,妊娠期高血压的管理迈上了新台阶。
CHAP研究是一项开放标签、随机的对照研究,纳入了从2015年到2021年来自美国超过70个中心的2408例妊娠期轻度高血压受试患者,且为单胎、妊娠<23周的孕妇。
受试者按1:1比例随机分为两组:积极降压组在孕期使用降压药物使血压<140/90 mm Hg(n=1208),标准降压组只有当BP≥ 160/105 mmHg时才接受降压治疗且使血压<140/90 mmHg(n=1200)。降压药物首选指南推荐的拉贝洛尔、甲基多巴和硝苯地平缓释片。主要终点事件为出现严重先兆子痫、早产。
两组之间的人群基线特征未见明显差异。超过一半(56%)患者在入组时正在服用降压药物。黑人占比47.5%,随机分组时的平均胎龄为15.4周,平均体重指数为37.5 kg/m2,治疗时长为21周。这些基线特征的占比明显高于CHIPS。
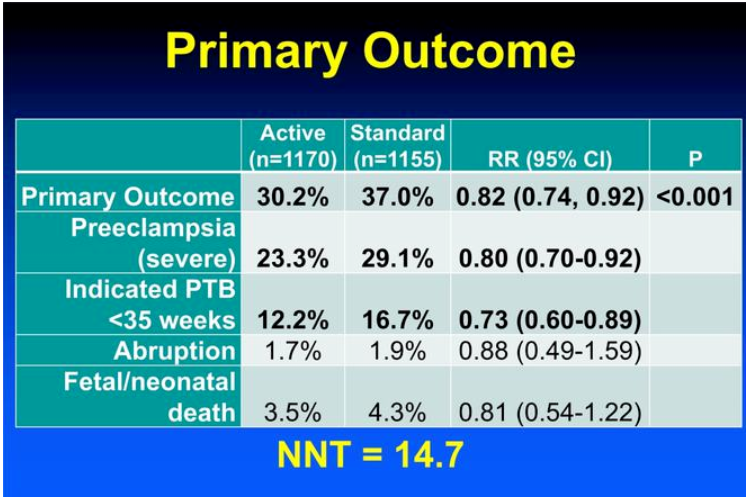
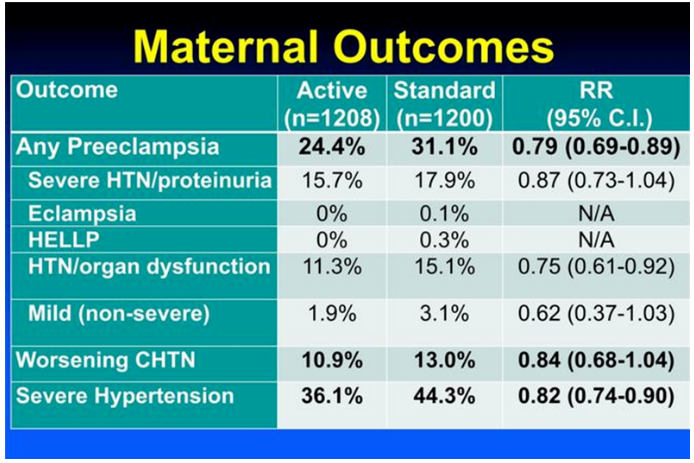
重度子痫前期发生风险和孕35周前早产组成的主要终点事件上可以看到积极降压组显著获益的情况:积极治疗组的主要结局事件发生率低于对照组(30.2%对37.0%),调整后风险比为0.82[95%置信区间(CI) 0.74~0.92;P<0.001)。两组子痫前期的发生率分别为24.4%和31.1%(风险比为0.79;95%CI为0.69~0.89),早产发生率分别为27.5%和31.4% (风险比为0.87;95%CI为0.77~0.99)。
两组孕产妇严重并发症的发生率分别为2.1%和2.8%(风险比为0.75,95%CI 0.45~1.26),新生儿严重并发症的发生率分别为2.0%和2.6%(风险比为 0.77,95%CI 0.45~1.30)。
CHAP研究项目最近获得了美国国家心脏,肺和血液研究所(NHLBI)的资助,将继续跟踪这些女性长达10年,以评估妊娠期高血压管理如何影响长期心血管健康。
在临床实践中,CHAP研究还有三个重要结果值得关注:
1)CHAP研究首次证实了积极降压治疗能够降低重度子痫前期的风险;是除了阿司匹林之外,第二种证实能够降低子痫前期风险的治疗策略;
2)CHAP研究中,40%以上在孕14周即进入随机化过程,提示在怀孕早期开始积极降压能够改善高血压患者的孕产结局;
3)CHAP研究选用的降压药物,除了目前常用的硝苯地平、拉贝洛尔、甲基多巴外,还有氨氯地平。在非孕期高血压患者中,氨氯地平的使用非常普遍,虽然在国外产科实践中,该药也经常使用,但我国HDP患者使用氨氯地平的情况并不多见。因此,CHAP研究在应用降压药物方面,给予了临床医师更多的选择空间。
起始降压阈值和目标血压值将被修订
在2015年CHIPS发表之后、2022年CHAP研究发表之前,不少学会或学术团体纷纷调低了起始降压治疗的血压阈值和血压降低的目标值。这些学术组织包括(不限于):国际妊娠高血压研究协会、加拿大CHEP、世界卫生组织的高血压指南。2021年发表的“欧洲心脏病学会妊娠期心血管疾病管理指南”,建议对妊娠期高血压、妊娠前已患高血压合并妊娠期高血压、高血压伴亚临床器官损害症状的患者,SBP>140 mmHg或DBP>90 mmHg即需要开始药物治疗。
中华心血管病分会制定的《妊娠期高血压疾病血压管理专家共识2019》推荐:当孕妇未并发器官功能损伤,SBP控制在130~155 mmHg,DBP控制在80~105 mmHg;孕妇并发器官功能损伤,SBP控制在130~139 mmHg,DBP应控制在80~89 mmHg;血压不可低于130/80 mmHg,以保证子宫胎盘血流灌注。
母婴医学会(Society for Maternal-Fetal Medicine)在CHAP试验的结果公布半个月后,于今年4月19日发表了“妊娠期轻度高血压的降压治疗-高血压与妊娠试验”的声明。声明建议对妊娠期轻度高血压患者进行降压治疗,将血压控制在<140/90 mm Hg,接受治疗的高血压患者应在妊娠期继续进行已建立的降压治疗,或更换与妊娠相适应的方案,以达到这一治疗目标。
可以预期,将有越来越多地涉及妊娠期高血压管理的指南,对于起始治疗阈值和降压目标值会有所调低。
来源:鲁原心论坛
引起心梗脑梗的10个因素,3个不可改变,7个可以改变,看看都有哪些?
发现斑块或心肌缺血,就吃阿司匹林吗?周医生教你正确使用阿司匹林
正在吃抗凝或抗血小板药物者,手术期间该如何管理? 美国胸科医师学会指南
胆固醇控制正常后他汀可以减量或者停药吗?胆固醇会不会降得太低?会不会有危险?
查看更多